Case
Eine 57-jährige berauscht weibliche präsentiert nach einem Sturz aus Stehhöhe. Sie bestreitet Kopfschmerzen, Sehstörungen, Bewusstlosigkeit oder Nackenschmerzen und nimmt keine Medikamente ein. Vitalzeichen sind unauffällig, aber bei der Untersuchung wird festgestellt, dass sie ein linksseitiges Hämotympanon mit blutiger Otorrhoe hat., Ein CT-Scan von Kopf und Hals wird als negativ gemeldet, aber bei weiterer Überprüfung von dünnen Scheiben wird eine subtile schräge Fraktur des linken Schläfenbeins zusammen mit einer damit verbundenen kleinen linken temporoparietalen Subarachnoidalblutung entdeckt (Abbildung 1; Abbildung 2). Die Patientin wird auf die Intensivstation eingeliefert, wo sie selbstbeschränkten Schwindel entwickelt, aber später in stabilem Zustand nach Hause entlassen wird.
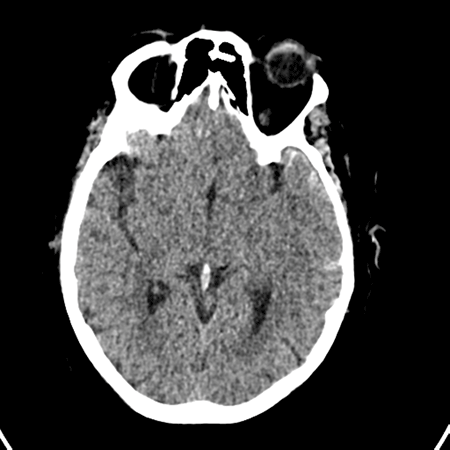
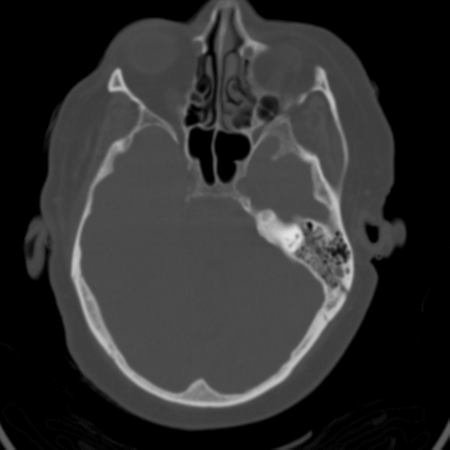
Einfach ausgedrückt bezieht sich eine basilare Schädelfraktur auf jede Fraktur an der Schädelbasis. Der Schläfenbein ist in 75% der Fälle beteiligt, aber auch die Okzipital -, Keilbein-und Ethmoidknochen können beteiligt sein.1 Schläfenbeinfrakturen treten bei 18-40% aller Schädelfrakturen auf. Sie sind am häufigsten bei Männern zwischen 21 und 30 Jahren. Diese Veranlagung hängt nicht mit echten anatomischen Unterschieden zusammen, sondern mit der größeren Anzahl von Männern, die an Aktivitäten mit hohem Risiko beteiligt sind.,2 Traumatische Liquor-Lecks (Liquor cerebrospinalis) treten bei 10-30% der basilaren Schädelfrakturen auf und treten am häufigsten als Liquor-Rhinorrhoe auf.3
Zerebrospinalflüssigkeit sammelt sich auch im Mittelohrraum an und kann letztendlich durch ein perforiertes Trommelfell expektorieren und sich als CSF-Otorrhoe manifestieren. In Ermangelung einer TM-Perforation kann Hämotympanon bei der Untersuchung gesehen werden.
Mit Blut vermischte Zerebrospinalflüssigkeit bildet das Halo-Zeichen, wenn sie auf Filterpapier tropfen darf. Im Gegensatz zur traditionellen Lehre ist dieses Zeichen nicht spezifisch für GFK und kann zu falsch positiven Ergebnissen führen.,
Die Ekchymose über dem Mastoidfortsatz ist als Schlachtzeichen bekannt und weist typischerweise auf eine Fraktur der hinteren Schädelgrube hin. Violette Verfärbungen um die Augen, auch als „Waschbäraugen“ bekannt, können das Ergebnis einer Fraktur des frontalen Teils der Schädelbasis sein. Leitfähiger Hörverlust, Anosmie, Nystagmus und Erbrechen nach einer Kopfverletzung sollten ebenfalls den Verdacht auf eine basilare Schädelfraktur aufkommen lassen.
Vor dem Aufkommen von hochauflösenden CT (HRCT) – Scannern war die Diagnose von Schläfenbeinfrakturen überwiegend klinisch., Die Kombination von Hämotympanon und blutiger Otorrhoe tritt bei Schläfenbeinfrakturen um 75% häufiger auf als ohne Fraktur: Aus diesem Grund sind Hämotympanon und blutige Otorrhoe ominöse körperliche Untersuchungsergebnisse.
Die klinische Untersuchung hat jedoch gezeigt, dass tatsächlich 14-35% der radiographisch offensichtlichen Schläfenbeinfrakturen fehlen.2,4,5 Plain Filme können so viele wie 70-80% der Frakturen vermissen.6 Basilarknochenfrakturen (insbesondere Schläfenbeinfrakturen) können auch beim ersten CT-Scan des Kopfes übersehen werden., Jüngste Studien haben gezeigt, dass maxillofaziale CT und HRCT des Schläfenbeins vergleichbar und für die Diagnose von Schläfenbeinfrakturen am besten geeignet sind.
Alle Patienten mit basilaren Schädelfrakturen sollten zur Beobachtung aufgenommen werden. Das Management basiert auf erwarteten Komplikationen. Die meisten posttraumatischen Liquorlecks heilen mit einer konservativen Behandlung von Bettruhe und Kopfhöhe.
Der Einsatz prophylaktischer Antibiotika bei Meningitis ist ein kontroverses Thema., Eine große Metaanalyse von 1241 Patienten zeigte keine statistisch signifikante Abnahme der Inzidenz von Meningitis bei Patienten, denen Antibiotika verabreicht wurden.7 Die Inzidenz einer bakteriellen Meningitis steigt jedoch signifikant an, wenn das Liquorleck länger als sieben Tage anhält. Daher können in solchen Fällen Antibiotika angezeigt sein.8 Basilare Frakturen erfordern selten eine chirurgische Reparatur, aber bei anhaltendem Liquorleck, signifikanter Hirnnervenkompression oder erhöhtem intrakraniellen Druck kann eine operative Reparatur indiziert sein.,6
Die Aufrechterhaltung eines hohen Verdachts auf das Vorhandensein eines epiduralen Hämatoms ist unerlässlich, auch wenn dies bei ersten bildgebenden Studien nicht der Fall ist. Jede damit verbundene intrakranielle Blutung erfordert eine sofortige neurochirurgische Konsultation.
Traumatische Gesichtsnervenparese ist eine weitere bekannte Komplikation von basilaren Schädelfrakturen. Es tritt im Allgemeinen zwei bis drei Tage nach der Verletzung auf und sollte in Absprache mit einem HNO-Arzt behandelt werden; Glukokortikoide können von Vorteil sein.,9 Es ist bekannt, dass eine Anosmie aufgrund einer Riechnervenverletzung in bis zu 7% der Fälle von Frakturen der vorderen Schädelbasis auftritt. Von nur 10% der Patienten mit traumatischer Anosmie wird erwartet, dass sie ihren Geruchssinn wiedererlangen, und selbst dann nur verzögert von normalerweise Monaten bis Jahren.10
Zentrale Schädelbasisfrakturen, die häufig die Keilbeinhöhle und den Schläfenbein betreffen, sind mit vaskulären Komplikationen verbunden. Die inneren Halsschlagadern und Basilararterien sind aufgrund ihres Verlaufs durch die zentrale Schädelbasis und den Sinus cavernous besonders anfällig.,
Vaskuläre Komplikationen umfassen Transektion, Dissektion und Pseudoaneurysmenbildung. Schlaganfall aufgrund von arterieller Dissektion wird bei bis zu 31% der Verletzungen der Halsschlagader berichtet.11 Hochrisikopatienten sollten sich einer CT-Angiographie unterziehen.
Eine weitere seltene, aber einzigartige vaskuläre Komplikation bei zentralen Schädelbasisfrakturen ist die Bildung einer karotiskavernösen Fistel (CCF). CCF bildet sich als direkte Verbindung zwischen dem ICA und dem Sinus cavernous und kann zu Exophthalmus, Blindheit, Schlaganfall und sogar zum Tod führen.,12
Schlussfolgerung
Es ist von größter Bedeutung, bei Patienten mit traumatischen Kopfverletzungen einen hohen klinischen Verdacht auf Schläfenbeinfrakturen aufrechtzuerhalten. Bei Verdacht sollte die entsprechende Bildgebung angeordnet und damit verbundene Verletzungen ausgeschlossen werden. Die Bildgebung kann entweder eine maxillofaziale CT (wenn ein Gesichtstrauma festgestellt wird) oder eine CT der Schläfenknochen umfassen (wenn keine maxillofaziale Bildgebung erforderlich ist). CT des Kopfes ist nicht die ideale erste bildgebende Studie., Verpasste Frakturen oder verzögerte Diagnose können zu schwächenden Symptomen für Patienten und potenziell lebensbedrohlichen Komplikationen führen.
- Wennmo C, Spandow O. Frakturen des Schläfenbeins—Kette incongruencies. Am J Otolaryngol. 1993 Jan-Feb; 14(1):38-42.
- Johnson F, Semaan M, Megerian C. Schläfenbeinbruch: Bewertung und Management in der Neuzeit. Otolaryngol Clin N Am. 2008 Jun; 41(3):597-618.
- Baugnon K, Hudgins P. Schädelbasisfrakturen und ihre Komplikationen. Neuroimaging Clin N Am.2014 Aug; 24(3):439-65.
- Pretto FL, De Almeida CS, Casulari LA., Positive Vorhersagewerte ausgewählter klinischer Anzeichen im Zusammenhang mit Schädelbasisfrakturen. Zeitschrift für neurochirurgische Wissenschaften. 2000 Jun; 44(2):77-82.
- Stein S, Ross S. Der Wert von computertomographischen Scans bei Patienten mit geringem Risiko
Kopfverletzungen. Neurochirurgie. 1990 Apr; 26(4):638-40. - Exadaktylos AK, Sclabas GM, Nuyens M, et al. Die klinische Korrelation von Schläfenbeinfrakturen und Spiral-computertomographischem Scan: eine prospektive und aufeinanderfolgende Studie in einem Traumazentrum der Stufe I. J Trauma. 2003 Okt; 55(4): 704-6.
- Villalobos T, Arango C, Kubilis P, et al., Antibiotikaprophylaxe nach basilaren Schädelfrakturen: eine Metaanalyse. Clin Infizieren Dis. 1998; 27:364–369.
- Brodie HA, Thompson TC. Management von Komplikationen von 820 Schläfenbeinfrakturen. Am J Otol. 1997; 18:188.
- Adegbite AB, Khan MI, Tan L. Vorhersage der Wiederherstellung der Gesichtsnervenfunktion nach Verletzung durch eine basilare Schädelfraktur. J Neurosurg. 1991; 75:759.
- Jimenez D, Sundrani S, Barone C. Posttraumatische Anosmie bei kraniofazialen Traumata. J Craniomaxillofac Trauma. 1997; 3(1):8–15.
- Miller P, Fabian T, Bee T, et al., Stumpfe zerebrovaskuläre Verletzungen: Diagnose und Behandlung. J Trauma. 2001; 51:279-285.
- Liang W, Xiaofeng Y, Weiguo L, et al. Traumatische karotiskavernöse Fistel begleitende Basilarschädelfraktur: Eine Studie zur Inzidenz traumatischer karotiskavernöser Fistel bei Patienten mit Basilarschädelfraktur und die prognostische Analyse über traumatische karotiskavernöse Fistel. J Trauma. 2007; 693(5): 1014–1020.
Leave a Reply