asthme
corticostéroïdes, médicaments immunosuppresseurs, greffe de poumon
souvent médiocre
rare
la bronchiolite oblitérante (ob), également connue sous le nom de bronchiolite constrictive et poumon de maïs soufflé, est une maladie qui entraîne une obstruction des plus petites voies respiratoires des poumons (bronchioles) due à une inflammation., Les symptômes comprennent une toux sèche, un essoufflement, une respiration sifflante et une sensation de fatigue. Ces symptômes s’aggravent généralement au fil des semaines ou des mois. Il n’est pas lié à la pneumonie organisatrice cryptogénique, précédemment connue sous le nom de bronchiolite oblitérante organisant la pneumonie.
Les Causes comprennent la respiration de vapeurs toxiques, les infections respiratoires, les troubles du tissu conjonctif ou les complications à la suite d’une greffe de moelle osseuse ou de cœur-poumon. Les symptômes peuvent ne pas apparaître avant deux à huit semaines après une exposition toxique ou une infection. Le mécanisme sous-jacent implique une inflammation qui entraîne la formation de tissu cicatriciel., Le diagnostic se fait par tomodensitométrie, tests de la fonction pulmonaire ou biopsie pulmonaire. Une radiographie pulmonaire est souvent normale.
bien que la maladie ne soit pas réversible, les traitements peuvent ralentir l’aggravation. Cela peut inclure l’utilisation de corticostéroïdes ou de médicaments immunosuppresseurs. Une greffe de poumon peut être proposée. Les résultats sont souvent médiocres, la plupart des gens mourant dans des mois ou des années.
la bronchiolite Oblitérante est rare dans la population générale. Cependant, il affecte environ 75% des personnes avant dix ans après une greffe de poumon et jusqu’à 10% des personnes qui ont reçu une greffe de moelle osseuse de quelqu’un d’autre., L’état a d’abord été clairement décrite en 1981. Des descriptions antérieures ont eu lieu dès 1956, avec le terme « bronchiolite oblitérante » utilisé pour la première fois par Reynaud en 1835.
signes et symptômes
la bronchiolite oblitérante entraîne une aggravation de l’essoufflement, une respiration sifflante et une toux sèche. Les symptômes peuvent commencer progressivement, ou des symptômes graves peuvent survenir soudainement. Ces symptômes représentent un schéma obstructif non réversible avec un traitement bronchodilatateur et doivent être liés à diverses insultes pulmonaires., Ces insultes comprennent les dommages par inhalation, les blessures auto-immunes post-greffe, les maladies post-infectieuses, les réactions médicamenteuses et plusieurs maladies auto-immunes.,ssible causes, including collagen vascular disease, transplant rejection in organ transplant patients, viral infection (adenovirus, respiratory syncytial virus, influenza, HIV, cytomegalovirus), Stevens–Johnson syndrome, Pneumocystis pneumonia, drug reaction, aspiration and complications of prematurity (bronchopulmonary dysplasia), and exposure to toxic fumes, including diacetyl, sulfur dioxide, nitrogen dioxide, ammonia, chlorine, thionyl chloride, methyl isocyanate, hydrogen fluoride, hydrogen bromide, hydrogen chloride, hydrogen sulfide, phosgene, polyamide-amine dyes, mustard gas and ozone., Il peut également être présent chez les patients atteints de MICI, de lupus érythémateux disséminé, d’arthrite juvénile idiopathique, de polyarthrite rhumatoïde, de RGO, de néphropathie IgA et de télangiectasie ataxique. Charbon actif, ont été connus pour le causer lorsqu’il est aspiré. L’ingestion de fortes doses de papavérine dans le légume Sauropus androgynus l’a provoquée. De plus, le trouble peut être idiopathique (sans cause connue).,
transplantation pulmonaire
la bronchiolite oblitérante est une complication fréquente dans la transplantation pulmonaire, car les poumons transplantés sont plus à risque d’alloimmunisation que les poumons sains. La maladie est souvent appelée syndrome de bronchiolite oblitérante (BOS) dans le cadre de la transplantation post-pulmonaire et de la greffe de cellules souches hématopoïétiques (HSCT). Les Patients qui développent BOS post transplantation pulmonaire varient dans le délai et la gravité de la maladie. Les Patients ont souvent initialement une fonction pulmonaire normale sur le test de la fonction pulmonaire et ont des radiographies thoraciques normales., À mesure que la maladie progresse, ils commencent à présenter des symptômes d’essoufflement, de toux et de respiration sifflante à mesure que leur fonction pulmonaire diminue. Le Journal of Heart and Lung Transplantation a publié des lignes directrices mises à jour en 2001 pour évaluer la gravité de BOS. Les lignes directrices et le système de classification originaux ont été publiés en 1993 par la Société internationale pour la Transplantation cardiaque et pulmonaire. Leur système de notation est basé sur les changements dans le VEF1 chez les patients par rapport à leurs valeurs initiales., Lorsque les patients sont diagnostiqués pour la première fois avec BOS, ils ont leur fonction pulmonaire de base établie en faisant des tests de la fonction pulmonaire au moment du diagnostic., Le système de notation BOS est le suivant:
BOS 0: FEV1 > 90% de la ligne de base et FEF25-75 > 75% de la ligne de base
BOS 0-p: FEV1 81-89% de la ligne de base et/ou FEF25-75 <= 75% de la valeur initiale
BOS 1: FEV1 66-80% de la valeur initiale
BOS 2: FEV1 51-65% de la valeur initiale
bos 3: FEV1 50% ou moins de la valeur initiale
le système de notation montre une gravité accrue de la maladie à mesure que le nombre de Bos augmente.
greffe de cellules souches Hématopoïétiques
la bronchiolite Oblitérante affecte jusqu’à 5.,5% des personnes qui ont reçu HSCT. L’un des plus grands facteurs de risque après HSCT est le développement de GVHD avec un risque de 14%. D’autres facteurs de risque après la greffe, y compris le tabagisme, l’âge du donneur, l’âge du receveur, un rapport de référence FEV1/CVF inférieur, la race non caucasienne, les niveaux Périphériques et inférieurs d’IgG circulants. Des études ont cependant montré des résultats mitigés concernant ces autres facteurs de risque. Une association a été démontrée entre l’utilisation accrue de cellules souches périphériques et le risque de développer une bronchiolite oblitérante., En outre, la recherche a montré un risque accru de développer la maladie dans la première année de greffe si la personne est infectée par le virus respiratoire syncytial ou le virus parainfluenza dans les 100 premiers jours suivant la greffe.
Inhalants
Il existe de nombreux inhalants industriels qui sont connus pour causer divers types de bronchiolite, y compris la bronchiolite oblitérante.,
travailleurs industriels qui ont présenté une bronchiolite:
- nylon-flock workers
- travailleurs qui pulvérisent des impressions sur des textiles avec des colorants polyamide-amine
- travailleurs de batteries qui sont exposés aux vapeurs de chlorure de thionyle
- travailleurs dans les usines qui utilisent ou fabriquent des arômes tels que le diacétyle
le diacétyle est un produit chimique utilisé pour produire l’arôme artificiel de beurre dans de nombreux aliments tels que les bonbons et les micro-ondes popcorn et se produisant naturellement dans les vins., Cela a d’abord attiré l’attention du public lorsque huit anciens employés de L’usine de maïs soufflé Gilster-Mary Lee à Jasper, dans le Missouri, ont développé une bronchiolite oblitérante. En raison de cet événement, la bronchiolite oblitérante a commencé à être appelée dans les médias populaires « poumon de pop-corn » ou « poumon des travailleurs du pop-corn ». Il est également appelé « maladie pulmonaire liée aux arômes ».,
Post-infectieuse
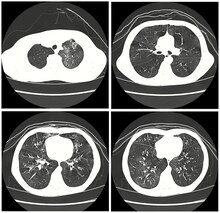
scanner haute résolution d’un enfant atteint de bronchiolite oblitérante post-infectieuse montrant un motif de verre avec piégeage de l’air et épaississement bronchique
typiquement trouvé dans les jeunes enfants et est la cause la plus fréquente à cet âge. Survient généralement après une infection virale de l’adénovirus (types 3, 7 et 21), de la rougeole (rubéole), du mycoplasme, du CMV, de la grippe et du parainfluenza., Le syndrome de Swyer-James est une complication rare de la bronchiolite oblitérante causée par la rougeole ou l’adénovirus. La bronchiolite oblitérante Post-infectieuse est la plus fréquente dans l’hémisphère sud, en particulier dans des pays tels que le Brésil, L’Argentine, L’Australie, Le Chili et la Nouvelle-Zélande. Il y avait une forte prévalence de la maladie dans ces régions au cours des années 1990 et au début des années 2000. dans un hôpital de Buenos Aires, L’hôpital pour enfants Ricardo Gutiérrez, la maladie a représenté 14% de la population hospitalisée de 1993 à 2002., En tant que tel, une grande partie des informations sur la bronchiolite oblitérante post-infectieuse provient de recherches en Amérique du Sud. Les facteurs de risque les plus importants pour la maladie sont l’infection par l’adénovirus et le besoin de soutien du ventilateur. Contrairement à une autre cause de bronchiolite oblitérante chez les enfants, le syndrome de Steven Johnson, la bronchiolite oblitérante post-infectieuse tend à être une maladie chronique mais non progressive. La maladie peut avoir un impact variable sur les enfants et leur qualité de vie, ce qui a été étudié par des tests de la fonction pulmonaire, ainsi que leur tolérance à l’exercice., Les enfants ayant une fonction pulmonaire inférieure selon leur test de la fonction pulmonaire, ont une tolérance à l’exercice plus faible, ce qui aggrave l’impact de la maladie sur la fonction cardiovasculaire car ils ne sont pas en mesure de maintenir une forme aérobie adaptée à leur âge. Cela affecte en fin de compte leurs activités de la vie quotidienne (ADLs) et leur qualité de vie à l’avenir.
brulures
une forme de bronchiolite constrictive commence à se présenter chez les vétérans D’Irak et D’Afghanistan. Il a été attribué aux anciens combattants exposés à des fosses de brûlage de déchets., Les anciens combattants présentent un essoufflement et d’autres symptômes semblables à l’asthme. La seule façon de diagnostiquer cette maladie est de faire une biopsie pulmonaire car les radiographies thoraciques et les tomodensitogrammes reviennent normalement. Le gouvernement nie toujours qu’il existe une corrélation entre les brûlis et les problèmes de santé, mais le gouvernement a lancé un « registre des dangers aéroportés et des brûlis à ciel ouvert » pour commencer à suivre la santé des anciens combattants qui ont été exposés aux brûlis pour voir s’il y a un lien.
cigarettes électroniques
L’American Lung Association répertorie les cigarettes électroniques aromatisées comme un risque en 2016., Santé Canada n’a toutefois constaté aucun cas en 2019. Public Health England écrit que l « association est née comme » certains arômes utilisés dans les e-liquides pour fournir une saveur de beurre contiennent le diacétyle chimique… cependant, le diacétyle est interdit en tant qu’ingrédient des cigarettes électroniques et des e-liquides au Royaume-Uni. »
mécanisme
le mécanisme sous-jacent implique une lésion et une inflammation des cellules épithéliales et sous-épithéliales., Ces cellules perdent alors la capacité de réparer le tissu, en particulier elles perdent la capacité de régénérer la couche épithéliale ou la plus externe, conduisant à la croissance excessive de cellules qui provoquent des cicatrices. Il existe de multiples voies de la maladie, y compris fibrotique, lymphocytaire et à médiation par anticorps, qui ont été décrites. Cependant, bien que chaque voie ait un point de départ et une cause plus uniques, le résultat final est toujours une blessure et une inflammation entraînant une cicatrisation du tissu pulmonaire., Le tissu cicatriciel rend alors la phase d’expiration de la respiration plus difficile, ce qui empêche l’air d’être expulsé des poumons. C’est ce qu’on appelle le « piégeage de l’air », qui peut être vu sur l’imagerie médicale. Étant donné que la cicatrisation est irréversible, la maladie ne s’améliore généralement pas avec le temps et, en fonction de l’incitation, peut évoluer vers la mort.,
Le

Exemple de début de la maladie, avec une légère aplatissement du diaphragme

bronchiolite Oblitérante impliquant le terminal airways
la bronchiolite Oblitérante est souvent diagnostiquée sur la base des symptômes de la maladie pulmonaire obstructive suite à des lésions pulmonaires., Le diagnostic définitif est par biopsie, mais en raison de la distribution variable des lésions, conduisant à des tests faussement négatifs, et la nature invasive de cette procédure, il est souvent pas effectuée. Plusieurs tests sont souvent nécessaires pour diagnostiquer la bronchiolite oblitérante, y compris la spirométrie, la capacité de diffusion des tests pulmonaires (DLCO), les tests de volume pulmonaire, les radiographies thoraciques, la tomodensitométrie à haute résolution (HRCT) et la biopsie pulmonaire.
test de la fonction pulmonaire
Les tests de spirométrie montrent généralement un schéma obstructif et sont la présentation la plus courante., Une capacité vitale forcée (CVF) légèrement réduite à la normale, et un rapport FEV1 / CVF réduit et un volume expiratoire forcé (VEF) avec peu ou pas de correction avec l’utilisation de bronchodialateurs sont des résultats courants. Les tests de volume pulmonaire peuvent montrer une hyperinflation (excès d’air dans les poumons causé par le piégeage de l’air). Les tests de capacité de diffusion du poumon (DLCO) sont généralement normaux; les personnes atteintes D’OB à un stade précoce sont plus susceptibles d’avoir un DLCO normal.
FEV1 (volume expiratoire forcé en 1 seconde) doit être supérieur à 80% des valeurs prédites pour être considéré comme normal., La bronchiolite oblitérante réduit cela à entre 16% et 21%.
Imagerie Médicale
Au début de la maladie, la radiographie thoracique est généralement normale mais peut montrer une hyperinflation. Au fur et à mesure que la maladie progresse, un motif réticulaire avec épaississement des parois des voies respiratoires peut être présent. Le HRCT peut également montrer un piégeage de l’air lorsque la personne scannée respire complètement; il peut également montrer un épaississement des voies respiratoires et une gêne dans les poumons. Une constatation commune sur HRCT est des zones inégales de diminution de la densité pulmonaire, ce qui signifie une réduction du calibre vasculaire et du piégeage de l’air., Ce motif est souvent décrit comme un « motif mosaïque » et peut indiquer une bronchiolite oblitérante.
biopsie pulmonaire
les biopsies pulmonaires Transthoraciques sont préférables pour le diagnostic de BO constrictive par rapport aux biopsies transbronchiques; quel que soit le type de biopsie, un diagnostic ne peut être atteint que par l’examen de plusieurs échantillons. Les biopsies transthoraciques sont préférées aux biopsies transbronchiques en raison de l’hétérogénéité et de la distribution des lésions. OB peut en outre être classé en deux catégories: constrictif ou prolifératif., Le schéma constrictif est démontré par des infiltrats cellulaires péribronchiolaires qui provoquent éventuellement de petits dommages aux voies respiratoires et conduisent à une fibrose sous-épithéliale. Le muscle bronchique peut éventuellement devenir fibrosed qui peut être identifié avec la coloration trichrome. En ce qui concerne la maladie proliférative, des bourgeons intraluminaux appelés « corps de Masson » remplissent la lumière, ce qui entraîne un colmatage bronchiolaire. Souvent, les personnes atteintes d’une maladie proliférative montreront une apparence semblable à une aile de papillon sous microscopie., Un déterminant clé qui peut être vu sur la biopsie pour différencier la maladie constrictive de la maladie proliférative est l’étendue des lésions. Les deux lésions sont localisées des petites bronches aux bronches membraneuses, mais dans la maladie constrictive, les lésions sont intermittentes tandis que la maladie proliférative a une distribution continue.
diagnostic différentiel
d’autres conditions qui peuvent présenter de même comprennent la maladie pulmonaire obstructive chronique, l’asthme, la bronchectasie, la pneumopathie d’hypersensibilité et la pneumonie.,
prévention
Inhalants
Il est possible de prévenir les maladies causées par l’exposition à des inhalants industriels et à des fosses de combustion en utilisant des contrôles techniques (p. ex., des hottes d’échappement ou des systèmes fermés), des équipements de protection individuelle, la surveillance du personnel potentiellement affecté, l’éducation et la formation des travailleurs.
transplantation
la prévention primaire de la bronchiolite oblitérante chez les personnes ayant reçu une greffe pulmonaire ou un traitement HSCT est l’immunosuppression., En ce qui concerne la transplantation post-pulmonaire, la combinaison d’un inhibiteur de la calcineurine associé à un inhibiteur de la synéthèse de la purine et à un glucocorticoïde est le schéma général utilisé. Les gens ont également un test de base de la fonction pulmonaire post-greffe fait afin de déterminer au fil du temps si leur fonction pulmonaire est en déclin. Les personnes qui sont post-HSCT leur régime immunosuppresseur comprend généralement du méthotrexate en association avec un inhibiteur de la calcineurine pour prévenir la GVHD, un facteur de risque de développer une bronchiolite oblitérante.,
traitement
bien que la maladie ne soit pas réversible, les traitements peuvent ralentir l’aggravation. Cela peut inclure l’utilisation de corticostéroïdes ou de médicaments immunosuppresseurs qui peuvent avoir un effet sur la capacité de recevoir une greffe de poumon si elle est offerte. Si les patients ont de la difficulté à respirer (hypoxémie), l’oxygène peut être complété. Les vaccinations de Routine sont recommandées pour les patients atteints de maladie pulmonaire chronique afin de prévenir les complications des infections secondaires dues à la pneumonie et à la grippe.,
Les receveurs de greffe sont à risque de re-développer la maladie, car la bronchiolite oblitérante est une forme de rejet chronique. L’évaluation des interventions de prévention de la bronchiolite oblitérante repose sur la détection précoce de résultats de spirométrie anormaux ou de diminutions inhabituelles des mesures répétées.
terminologie
« bronchiolite oblitérante » était à l’origine un terme utilisé par les pathologistes pour décrire deux types de maladies des voies respiratoires., L’une était la bronchiolite oblitérante organisant la pneumonie (BOOP), également connue sous le nom de pneumonie cryptogénique, et l’autre est maintenant connue sous le nom de bronchiolite oblitérante. Le nom de bronchiolite oblitérante cryptogénique (constrictive) est utilisé lorsqu’une cause est inconnue.
la bronchiolite oblitérante ne doit pas non plus être confondue avec le syndrome de bronchiolite oblitérante (BOS). BOS est défini comme une personne qui a subi une greffe de HSCT ou de poumon et développe des symptômes ou des résultats radiographiques compatibles avec la bronchiolite oblitérante, mais qui n’a pas été confirmée par biopsie.,
pour en savoir plus
- King MS, Eisenberg R, Newman JH, Tolle JJ, Harrell FE, Nian H, et al. (Juillet 2011). « Bronchiolite Constrictive chez les soldats revenant d’Irak et D’Afghanistan ». Le New England Journal of Medicine. 365 (3): 222–30. doi: 10.1056 / NEJMoa1101388. PMC 3296566. PMID 21774710.
- brun JA. « Bronchiolite oblitérante ». Haz-carte des informations sur les produits chimiques dangereux et les maladies professionnelles. Les Instituts nationaux de la Santé. Archivé à partir de l’original le 2007-09-12. Extrait 2007-09-09.,
- « (NIOSH) alerte: prévention des maladies pulmonaires chez les travailleurs qui fabriquent ou utilisent des arômes ». Institut National pour la sécurité et la santé au travail. 2004. doi: 10.26616 / NIOSHPUB2004110. Cite journal nécessite
|journal=(aide) - « maladie pulmonaire liée aux arômes ». Institut National pour la sécurité et la santé au travail. 2018-11-21.
- de la CIM-10: J44.8, J68.4
- la CIM-9-CM: 491.8
- Maillage: D001989
- DiseasesDB: 1704
- la SNOMED CT: 40100001
Leave a Reply