Författare: Tyler S. Quist, VD, Scott Vogelgesang, MD, och Kenneth M. Goins, VD
Postat den 16 November, 2018
den INLEDANDE PRESENTATIONEN
Chief Klagomål
Svår vänster öga smärta
Historia av Nuvarande Sjukdom
En 78-årig Kaukasiska kvinna fram med en två veckor lång historia av allvarliga vänster öga smärta och rodnad. Smärtan beskrevs ursprungligen som periorbital ”fullhet”, och hon ordinerades orala antibiotika av en extern leverantör för en förmodad sinusinfektion., Smärtan förvärrades gradvis till en ”skarp” och ”stickande” smärta, och hon ordinerades aktuella antibiotika och artificiella tårar för en förmodad konjunktival nötning. Trots behandlingen fortsatte hennes vänstra ögonsmärta och rodnad att förvärras så att hennes obehag väckte henne under natten, vilket gjorde det svårt att sova. Vid presentationen rapporterade hon också fotofobi, suddig syn och en känsla av främmande kropp i hennes vänstra öga (OS). Hon nekade några symptom i sitt högra öga. Hon rapporterade en historia av intermittenta röda utslag på benen. Resten av hennes granskning av symptom var negativ.,(OS): 20/25
okulär motilitet/inriktning
- båda ögonen (OU): Normal
intraokulärt tryck (IOP)
- OU: mid-teens
elever
- OU: 4 mm i mörker, 2 mm i ljus, ingen relativ afferent pupilldefekt (OS): 20/25
okulär motilitet/justering
- ul>
konfrontation visuella fält
- ou: full med räkna fingrar
extern
- ou:normal
slit lampa examen
- Lock/fransar: meibomian körtel dysfunktion OU
- konjunktiva / sclera:
- od: klar och tyst
- OS: 2+ Konjunktivalinjektion, 6.,Sår i bindhinnan och sklera inferotemporalt med 50% skleral gallring, och flera mindre sår superotemporally
- hornhinna: Normal OU
- främre kammare: Normal OU
- Iris: Normal OU
- lins: Normal OU
dilaterad fundus undersökning (DFE)
- glaskroppen:normal ou
- disc: normal ou
- cup-to-disc ratio: normal ou
- macula: normal ou
- fartyg: normal ou
- periferin: normal ou
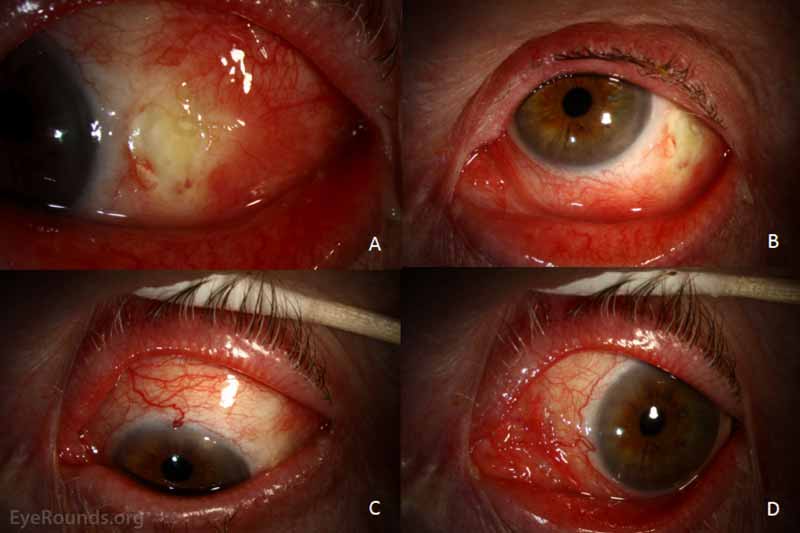
figur 1: externa fotografier vid första presentationen., Det vänstra ögat visas i höger blick (A), upp blick (B), ner blick (C) och vänster blick (D). Det finns diffus injektion efter instillation av fenylefrin 2,5%. Det finns en konjunktival epiteldefekt vid den temporala limbus som är anterior till den laterala rectus-insättningen
ytterligare testning
- systemisk laboratorieupparbetning:
- absolut neutrofilantal: 13,967/MM3 (2,188-7,800)
- CBC: WBC-antal 16,4 K/MM3 (4-12), annars normalt
- CRP: 0,6 mg/dL (< 0.5)
- ESR: 24 mm/HR (0-20)
- Spep: spep-alfa2 fraktion 0.9 (0.,
- urinsyra: 8.0 mg/dL (2.4-5.7)
- urinprotein/kreatininförhållande: 2.62 (<0.2)
- alla negativa: reumatoid faktor, Anti-CCP-antikropp, ANA-skärm, dsDNA-antikropp, angiotensinomvandlande enzym, lungröntgen, SS-a antikropp, SS-B-antikropp, ANCA-skärm, quantiferon TB gold, och syfilis antikroppar
- b-scan okulär ultraljud:
- mild glaskropp., Ingen massskada, näthinneavlossning eller bakre sklerit detekterade OU
- tidigare hudbiopsi av benet (2010):
- fokal deponering av IgA, IgM och svag C3 i blodkärlens väggar i dermis och dermal papiller. Stark perivaskulär fibrin deponering ses i papillär dermis. Ingen märkning för IgG, IgA, IgM, C3 eller fibrinogen identifieras inom epidermis eller längs dermal-epidermal korsningen. Resultaten granskades av en patolog vid University of Iowa sjukhus och kliniker och befanns vara suggestiva av leukocytoklastisk vaskulit.,
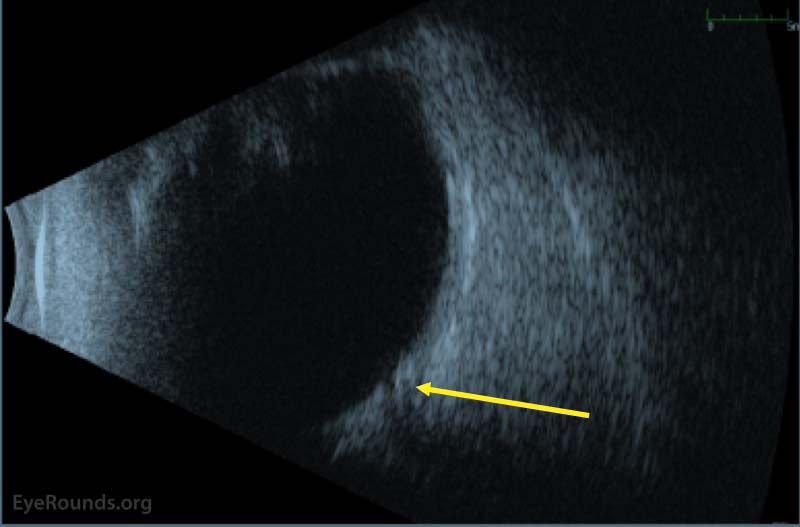
Figur 2: B-scan okulär ultraljud vid första presentationen. Det finns inga tecken på sklerit eller glaskroppsinflammation. Det finns dock bevis för tidig cupping av optisk nerv (gul pil).,
differentialdiagnos av ensidig ögonsmärta och rodnad
- episklerit
- konjunktivit
- förhöjt episkleralt venöst tryck och glaukom
klinisk kurs
patientens tillstånd försämrades under de första två månaderna av behandlingen med intervall försämring av sår och skleral gallring upp till 90% före stabilisering. Under detta tidsintervall titrerades hennes prednison upp till 80 mg dagligen., Rheumatology konsulterades och patienten startades med metotrexat 10 mg en gång per vecka, vilket långsamt titrerades upp till 20 mg en gång per vecka under de första två månaderna. När hennes tillstånd stabiliserades blev hennes prednison långsamt avsmalnande och avbröt så småningom sju månader senare. Hennes metotrexat titrerades ner till 15 mg dagligen och har ännu inte avbrutits. Patientens tillstånd har varit stabilt, och hon följs för närvarande av Oftalmologi och reumatologi för att försäkra att hennes sklerit förblir kontrollerad.,
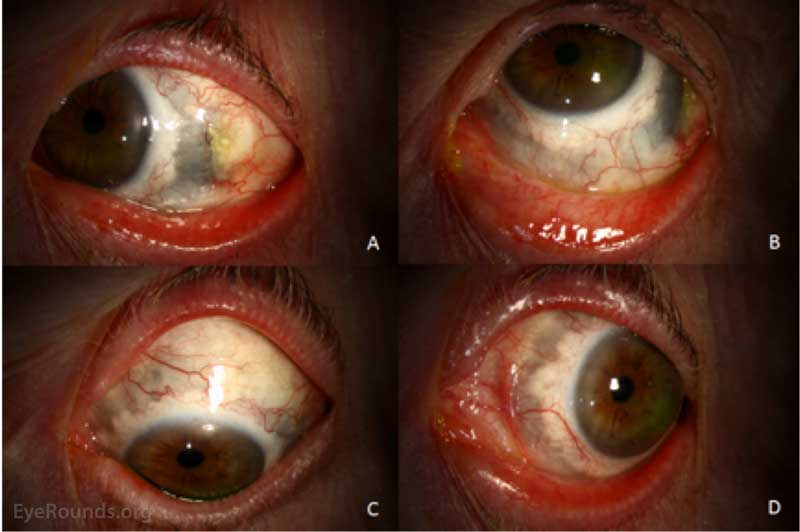
Figur 3: Externa fotografier senast uppföljande. Det vänstra ögat visas i höger blick (A), upp blick (B), ner blick (C) och vänster blick (D). Konjunktivalinjektionen förbättras markant. Den tidsmässiga konjunktivalfelet börjar epitelisera. Brun eller mörk pigmentering är nu närvarande från ungefär klockan 1 till 11 (medurs). Detta representerar direkt visualisering av choroid-och ciliarkroppen på grund av förlust av scleralvävnad från inflammatorisk process.,
diagnos
- främre nekrotiserande sklerit med inflammation i vänstra ögat
diskussion
introduktion
sclera är en ogenomskinlig yttre beläggning av ögat som sträcker sig från hornhinnan till den optiska nerven. Posteriort är de yttre skikten kontinuerliga med den optiska nervens dura och de inre skikten är kontinuerliga med lamina cribrosa. Denna struktur upprätthåller jordens form och fungerar som fästplats för extraokulära muskler. Det är tunnast bakom insättningsplatserna i rectus-musklerna och tjockaste vid den bakre Polen.,
tre vaskulära plexi levererar de yttre skikten i ögat och inkluderar konjunktival plexus, ytlig episceleral plexus och den djupa vaskulära plexus. Konjunktivalplexus ligger inom konjunktiva, har inget särskilt mönster, är fritt mobil och verkar ljusrött när det är inflammerat. Den ytliga episcleral plexus ligger inom den ytliga episclera, har en radiell konfiguration, är mobil över djupare lager, och visas lax rosa när inflammerad., Den djupa vaskulära plexus ligger djupt till tenons kapsel och direkt över scleral stroma, har ett kors-korsmönster, är immobil och uppträder violaceous när inflammerad.
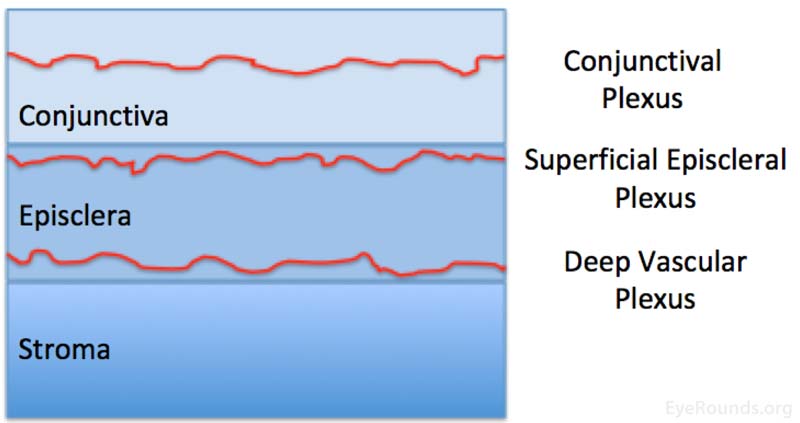
Figur 4: anatomisk skildring av konjunktiva, episclera och scleral stroma, och den ungefärliga placeringen av konjunktival, ytlig episcleral och djup vaskulär plexi.
sclera består av tre lager. Dessa lager inkluderar episclera, stroma, och lamina fusca., Episclera är det yttersta bindvävsskiktet och innehåller den ytliga episcleral plexus och djup vaskulär plexus. Stroma är det primärt avaskulära mellanskiktet och består av typ i-kollagen. Lamina fusca är det inre skiktet, består av bindväv och förankrar sclera till den underliggande koroidala vävnaden.
sklerit klassificeras som antingen icke-nekrotiserande eller nekrotiserande sklerit. Icke-nekrotiserande sklerit innefattar diffus sklerit och nodulär sklerit., Nekrotiserande sklerit innefattar nekrotiserande sklerit med inflammation och utan inflammation. Sklerit kan också klassificeras som främre eller bakre om inflammation är främre eller bakre till insättningsstället för de extraokulära musklerna .
etiologi/epidemiologi
i allmänhet är sklerit vanligare hos kvinnor än män och uppträder vanligtvis under det femte decenniet av livet . Prevalensen och incidensen är 5,2 per 100 000 personer respektive 3,4 per 100 000 personår ., Den vanligaste formen är diffus sklerit och den näst vanligaste formen är nodulär sklerit . Den minst vanliga formen är nekrotiserande sklerit med inflammation . I allmänhet är främre sklerit vanligare än bakre sklerit.
även om många fall av sklerit är idiopatisk, är denna enhet ofta associerad med en underliggande autoimmun/inflammatorisk sjukdom. Den vanligaste inblandade etiologin är reumatoid artrit (RA), som är en kronisk inflammatorisk polyartrit som kan involvera flera organsystem ., Andra vanliga autoimmuna / inflammatoriska enheter som orsakar sklerit är granulomatos med polyangit (GPA), systemisk lupus erythematous (SLE), ankyloserande spondylit (AS), polyartrit nodosa (PAN) och jättecellsarterit (GCA). Smittsamma etiologier är mindre vanliga inblandade och inkluderar varicella zoster-virus (VZV) och herpes simplex-virus (HSV), pseudomonas, Lyme-sjukdom, tuberkulos och syfilis . I vissa fall kan sklerit vara den enda manifestationen av en underliggande systemisk sjukdom .,
patofysiologi
sklerit är en immunrelaterad inflammatorisk process av sclera. Även om autoimmuna / inflammatoriska störningar och infektiösa patogener ofta är förknippade med sklerit, är denna sjukdom ofta idiopatisk. Vidare har pro-inflammatoriska antigener som initierar inflammation samt den exakta rollen av immunkomplex inte fastställts. Det har föreslagits att skleral stromas avascularitet resulterar i ackumulering av proinflammatoriska antigener, vilket utlöser utvecklingen av sklerit ., Kännetecknet för skleral inflammation är stromal infiltration med T-celler och makrofager, vilket kan leda till efterföljande nekros och skleral gallring vid nekrotiserande sklerit .
tecken/symtom
typiska okulära symptom på diffus främre sklerit, nodulär främre sklerit och nekrotiserande sklerit med inflammation är gradvis insättande ögonsmärta och rodnad som kan vara ensidig eller bilateral . Ögonsmärta kännetecknas som tråkig smärta som är värre med ögonrörelse, under natten och involverar intilliggande strukturer i ansiktet ., Unikt presenterar nekrotiserande främre sklerit utan inflammation (scleromalacia perforans) med minimal smärta och rodnad trots signifikant synförlust på grund av förvärvad astigmatism vid inställningen av signifikant scleral gallring . Bakre sklerit presenterar med ögonsmärta som tidigare beskrivits samt synförlust på grund av skador på den intilliggande näthinnan och optisk nerv .
typiska okulära tecken på främre sklerit inkluderar en edematös sklera, ömhet i jordklotet och framträdande djupa episklerala kärl ., Som tidigare nämnts har dessa kärl ett korsmönster, blanchera inte med administrering av topisk 2,5-10% fenylefrin och är immobila med en bomullstippad applikator . I allmänhet presenterar diffus främre sklerit med utbredd skleral ödem och erytem utan nekros. Nodulär främre sklerit presenterar med lokaliserad scleral ödem och erytem med nodulär utseende. Nekrotiserande främre sklerit med inflammation presenterar med scleral ödem och erytem med en blåaktig missfärgning av den involverade sclera., Blå missfärgning är resultatet av scleral gallring och visualisering av underliggande uvea. Nekrotiserande främre sklerit utan inflammation (scleromalacia perforaner) presenterar med minimal scleral ödem och erytem med en blå eller gul missfärgning av den involverade sclera. Gul missfärgning är resultatet av lokaliserade vävnadsinfarkter. Posterior sklerit kan förekomma med förtjockning av den bakre sclera och koroidala utgjutningar demonstrerade på B-scan ultraljud.
diagnos
sklerit är en klinisk diagnos som innebär en grundlig okulär historia och undersökning., Systemisk sjukdom i samband med sklerit är emellertid vanlig . Tidigare forskning tyder på att cirka 28% av fallen är relaterade till systemisk sjukdom med RA står för 12,8% och systemisk vaskulit står för 7,8% av fallen . Således är samråd från en reumatolog försiktig med att hjälpa till med att upprätta en underliggande diagnos . Systemisk work-up innehåller en detaljerad historia och fysisk undersökning med fokus på muskuloskeletala, integumentära och kardiopulmonala system., Rutinlaboratorietestning kan innefatta ett komplett blodvärde (CBC) med differential, komplett metabolisk panel (CMP), urinanalys (UA) och mikroskopi, erytrocytsedimenteringshastighet (ESR), C-reaktivt protein (CRP), reumatoid faktor (RF), Anti-cyklisk citrullinerad peptid (anti-CCP), antinukleär antikropp (ANA), antineutrofil cytoplasmatiska antikroppar (ANCA), urinsyra, angiotensinomvandlande enzym och serologier för syfilis och lyme-sjukdom . Rutinavbildning innefattar en bröstradiograf för att utesluta lungmanifestationer av systemisk sjukdom.,
| etiologi | diagnostiska kriterier |
| reumatoid artrit (RA) | ledvärk och stelhet som involverar de mindre lederna först, särskilt i händer och fötter, med positiv reumatoid faktor och anti-cyklisk citrullinerad peptid., |
| systemisk Lupus Erythematosus (SLE) | kräver fyra av de 11 kriterierna: malarutslag, discoid utslag, ljuskänslighet, mukosala sår, artrit (icke-erosiv), hjärt-lungsjukdom, neurologisk störning, njurstörning, hematologisk störning, antinukleära antikroppar och / eller immunologisk störning., |
| ankyloserande spondylit (AS) | ledvärk och stelhet som involverar nedre delen av ryggen, entheses som involverar ligament i ryggraden och baksidan av hälen, vanlig film av bäckenet avslöjar fusion av sacroiliac leder, och vanlig film av ländryggen avslöjar bambu tecken. HLA-B27 är inte bland diagnostiska kriterier men ökar risken. |
| granulomatos med polyangiit (GPA) | nefritiskt syndrom detekteras genom urintester, pulmonell vaskulit detekteras genom lungröntgen, och vävnadsbiopsi., |
| Polyarteritis Nodosa (PAN) | kräver dokumenterad vaskulit med tre av följande: Viktminskning, livedo retikularis, testikelsmärta, myalgier, neuropati, förhöjt diastoliskt blodtryck, förhöjt kreatinin, hepatit B-virusinfektion, arteriografiska abnormiteter, biopsi av små eller medelstora artärer med polymorfonukleära celler. |
| Giant Cell arterit (GCA) | kräver tre av följande: ålder> 50, ESR> 50, temporal huvudvärk, hårbotten ömhet, biopsi bevisad GCA., Andra fynd inkluderar: konstitutionella symptom, käken claudication, synförlust, och en historia av polymyalgia rheumatica (PMR). |
Figur 5: diagnostiska kriterier för de vanligaste underliggande systemiska sjukdomar som orsakar sklerit inklusive RA, SLE, AS, GPA, PAN och GCA.
vår patient uppfyllde inte diagnostiska kriterier för autoimmuna / inflammatoriska eller infektioner som beskrivits ovan. Men vår patient hade en tidigare diagnos av leukocytoklastisk vaskulit., Denna enhet diagnostiseras via punch biopsi av kutana lesioner, vilket avslöjar en neutrofil liten kärl vaskulit inom dermis . Kort sagt innefattar den kliniska presentationen av leukocytoklastisk vaskulit palpabel monomorf purpura . Lesioner kan också förekomma som urtikariella plack. Beroende delar av kroppen som de nedre extremiteterna och skinkor är vanligtvis inblandade och kutana fynd är vanligtvis symmetriska över kroppen. Extrakutan inblandning förekommer hos nästan 30% av patienterna., Även om leukocytoklastisk vaskulit ofta är idiopatisk, indikeras en omfattande upparbetning för att utesluta en bakomliggande orsak.
hantering
behandling av sklerit syftar till att stoppa inflammation för att minska skleral gallring och efterföljande skador på okulära strukturer. Som illustreras i detta fall kan behandling involvera flera medel beroende på svårighetsgraden av sjukdomen och aggressiv terapi krävs ofta innan stabilisering av sjukdomen kan erhållas., I allmänhet innefattar hanteringsalternativ icke-steroida antiinflammatoriska läkemedel (NSAID), kortikosteroider och immunmodulerande medel.
icke-nekrotiserande sklerit behandlas med topiska kortikosteroider, såsom prednisolonacetat, med minimal risk för skleral gallring . Systemiska biverkningar av NSAID inkluderar gastrointestinala störningar och interstitiell nefrit. Ny forskning tyder på att subkonjunktival kortikosteroidinjektioner (SCIs) också kan övervägas ., En tidigare retrospektiv, icke-jämförande, interventionell fall serie visade fullständig upplösning av tecken och symtom inom sex veckor av subkonjunktiv kortikosteroid injektion i 36 av 38 patienter med sklerit resistenta mot tidigare lokal eller systemisk behandling . Dessutom var biverkningarna låga utan några fall av skleral smältning eller perforering .
nekrotiserande sklerit och fall av icke-nekrotiserande sklerit refraktär mot topiska kortikosteroider och NSAID behandlas med orala kortikosteroider, såsom prednison., I likhet med detta fall är en rimlig startdos 1 mg/kg/dag, som kan titreras tills inflammationen kontrolleras . I allmänhet fortsätter orala kortikosteroider i en månad efter att sklerit är under kontroll innan det sakta avsmalnas. Vår patient hade steroider långsamt avsmalnande över ett sju månaders intervall. Systemiska biverkningar inkluderar viktökning, humörförändringar, förlust av bentäthet, sömnlöshet, gastrointestinala störningar och hyperglykemi., Patienten ska återförvisas till sin primärvårdspersonal för behandling av bisfosfonater och övervakning av blodglukosnivåer.
svår nekrotiserande sklerit och samtidig autoimmun sjukdom behandlas ofta med biologiska medel. Dessa medel kan också användas som” kortikosteroidsparande ” läkemedel hos patienter med signifikanta biverkningar mot steroider. En rimlig startdos för metotrexat är 15 mg per vecka, vilken kan titreras upp till 25 mg per vecka . Daglig folsyra 1 mg administreras samtidigt för att förhindra folsyrabrist och efterföljande megaloblastisk anemi., Systemiska biverkningar inkluderar gastrointestinala störningar och transaminit, som måste övervakas noggrant av förskrivningsleverantören. Andra immunmodulerande medel som kan övervägas inkluderar azatioprin, cyklofosfamid, mykofenolatmofetil, cyklosporin och infliximab. I allmänhet, de vanligaste indikationerna för kirurgi inkluderar skleral och hornhinneförtunning som är hög risk för perforering eller som är avancerad till punkten för perforering, Katarakt kirurgi, och glaukom kirurgi ., Olika transplantatvävnader finns och inkluderar bevarade donator sclera, fascia lata, periosteum, aortavävnad och syntetisk Gore-Tex . Även tillfälligt hjälpsam, kirurgi löser inte det underliggande problemet och inflammationen måste kontrolleras för att skydda transplantatet och patientens öga . Korneal perforeringar kan behandlas konservativt med hornhinnelim tills inflammation är under kontroll, men en lamellär eller perforerande keratoplasti kan vara nödvändig .,
prognos/komplikationer
upplösningen av sklerit är mycket variabel och beror på klassificeringen av sjukdomsprocessen samt associerade okulära komplikationer och närvaron av en underliggande systemisk process. I allmänhet svarar okomplicerad icke-nekrotiserande främre sklerit väl på behandlingen och försvinner vanligtvis inom två månader efter lämplig behandling. Fall av nekrotiserande sklerit kan vara mycket längre och inflammation kan dröja i många månader före remission., Vidare upprätthåller patienter med mild till måttlig sklerit utan nekros vanligtvis god syn medan patienter med nekrotiserande sklerit har högre risk för visuell förlust. Tidigare forskning tyder på att ungefär 37% av dessa patienter i slutändan förlorar två eller flera linjer av synskärpa. Hos patienter med sklerit utvecklar 42% främre uveit, 14% utvecklar perifer ulcerös keratit (PUK), 13% utvecklar glaukom, 17% utvecklar katarakt och 6% utvecklar fundus abnormiteter som retinala eller koroidala lossningar .,
sammanfattning av sklerit
epidemiologi eller etiologi
|
Leave a Reply