55-letnia, Rozwiedziona, wielordzeniowa kobieta rasy kaukaskiej została skierowana do badania psychiatrycznego przez córkę i personel szpitala z powodu halucynacji i myśli samobójczych. Pacjentka zgłosiła urojenie, że trzech mężczyzn włamało się do jej domu z zamiarem skrzywdzenia jej i jej córki. Po uświadomieniu sobie przez córkę urojenia, pacjent został przywieziony do szpitala wspólnotowego w celu oceny.,
po ocenie psychiatrycznej pacjentka zgłosiła, że jej halucynacje zaczęły się cztery miesiące wcześniej jako halucynacje słuchowe młodej dziewczyny i Gryzonia zamieszkujących Dom pacjenta. Pacjentka opisywała również stopniowo nasilające się wizualne i dotykowe halucynacje wyłaniające się ze skóry świerzbu, określane jako parazytoza urojeniowa. Pacjentka doznała samookaleczeń i poparzeń kończyn, twarzy i brzucha, które zostały odniesione w jej wysiłkach, aby pozbyć się pasożytniczych urojeń., Pacjentka uciekała się do wyrywania jej skóry, nakładając na nią wybielacze i środki czyszczące na bazie amonu oraz środki przeciwpyłowe, jednocześnie znosząc te urojenia. Pacjentka wcześniej twierdziła, że ma dowody na obecność pasożytów pobranych z jej ciała, które wizualizowała pod lupą, chociaż zgłosiła, że kilku dermatologów nie było w stanie potwierdzić jej wyników., Pacjentka twierdziła, że w końcu była w stanie komunikować się z pasożytniczymi urojeniami, ponieważ nie była w stanie się ich pozbyć i twierdziła, że świerzb ostatecznie nabrał osobowości, z którymi będzie rozmawiać.
zdarzenie, które doprowadziło pacjentkę do przedstawienia do oceny psychiatrycznej, dotyczyło urojeń prześladowczych, urojeń pasożytniczych i natrętnych myśli, że powinna połykać przedmioty, choć zgłosiła, że była w stanie od tego odwieść., Pacjent stwierdził słabą koncentrację, utratę pamięci w ciągu ostatnich sześciu miesięcy, a także okazjonalne uczucie bezradności, anhedonii i bezsenności. Pacjentka przyznała się do wieloletniego nadużywania alkoholu, niedawnego nawrotu choroby i nieprzestrzegania recepty naltreksonu. Jej ostatni raport o spożyciu alkoholu był dwa dni przed przyjęciem, w którym spożyła jedną butelkę wina śliwkowego w ciągu dwóch dni.
pacjent przypisał nawrót alkoholu i obecne zaburzenia do ostatnich stresorów życiowych., Objęła rolę opiekunki dla swojej matki, która cierpiała na zaawansowaną demencję i niedawno zmarła. Miała również zwiększone kontakty z byłym mężem, którego pacjent twierdził, że był fizycznie i psychicznie agresywny wobec niej podczas ich małżeństwa. Pacjentka wyraziła zaniepokojenie możliwością, że jej obecne objawy są związane z procesem neuropatologicznym, takim jak demencja lub choroba Parkinsona., Skarżyła się na niedawne wystąpienie Delikatnego drżenia w dłoniach i sporadyczną ataksję trwającą cztery miesiące, na którą wyraziła zainteresowanie oceną neurologa podczas leczenia.
oprócz tych stresorów życiowych i nadużywania alkoholu w wywiadzie, pacjentka miała w przeszłości zaburzenia afektywne dwubiegunowe, depresję, zespół nadpobudliwości psychoruchowej z deficytem uwagi (ADHD) i zespół stresu pourazowego z przeszłego wykorzystywania seksualnego utrzymującego się, gdy była nastolatką. Pacjent zaprzeczył, jakoby w przeszłości nadużywał innych substancji niż alkohol., W wywiadzie nie psychiatrycznym stwierdzono występowanie nadciśnienia tętniczego i tachykardii. Zgłosiła przeszłe hospitalizacje z powodu narodzin jej dwójki dzieci, z których oba były pochwy, do terminu i nieskomplikowane. Nie zgłosiła żadnych przeszłych operacji i żadnych alergii. Wywiad rodzinny pacjenta był istotny z powodu zaburzeń alkoholowych i zaburzeń poznawczych związanych z otępieniem. W wywiadzie rodzinnym nie stwierdzono objawów chorób psychicznych, w tym majaczenia, psychozy, zaburzeń nastroju lub samobójstw., Pacjentka poinformowała, że jej zażywanie alkoholu zaczęło się w wieku 15 lat po ataku, w którym została zgwałcona, po którym cierpiała na zespół stresu pourazowego i nadużywanie alkoholu. W 2003 roku, kiedy jej mąż zaczął coraz bardziej znęcać się nad nią, jej spożycie alkoholu uległo stopniowemu nasileniu. Pacjent zgłaszał spożywanie średnio jednego galona wódki dziennie, aż jej pierwszy wysiłek rehabilitacyjny nastąpił w 2011 roku. Zaprzeczyła drażliwości, lękom, drżeniom, dezorientacji lub drgawkom, powstrzymując się w tym czasie od spożywania alkoholu., W przeszłości zaprzeczała urojeniom i halucynacjom, powstrzymując się od alkoholu. Zaprzeczyła, że w przeszłości miała zachowania samobójcze, nadużywanie narkotyków lub wcześniejsze hospitalizacje z powodu zatrucia alkoholowego. Pacjentka była entuzjastycznie nastawiona do jej wysiłków w zakresie powrotu do zdrowia, ale zgłosiła swój niedawny nawrót, ponieważ stres zawodowy zmalał, a zdrowie jej matki pogorszyło się. Jej nadużywanie alkoholu ostatecznie kosztowało pacjentkę pracę w 2014 roku, więc przejęła opiekę nad matką, która wtedy cierpiała na zaawansowaną demencję., W tym czasie pacjent zaczął chodzić do psychiatry społecznego i po raz drugi rozpoczęto leczenie rehabilitacyjne po alkoholu. Pod opieką tego dostawcy, pacjenta podstawowych chorób psychicznych, w tym choroby afektywne dwubiegunowe, depresja, lęk, i ADHD zostały również rozwiązane. Z pomocą członków rodziny pacjentka pomyślnie przeszła intensywny program detoksykacji alkoholowej przed nawrotem w 2015 roku po śmierci matki. Pacjentka stwierdziła, że jej spożywanie alkoholu przyczyniło się do jej ciągłego bezrobocia i ostatnich napięć w jej rodzinie.,
pacjentka zgłosiła w przeszłości brak zgodności z jej Adderall (mieszane sole amfetaminy) recepty dawki 30 mg na dobę i bupropion recepty 450 mg na dobę, odpowiednio dla ADHD i depresji. Wskazała, że od czasu do czasu przyjmuje dwa razy dziennie dawkę Adderall i poinformowała, że ostatnio przyjmowała ten lek zgodnie z zaleceniami do trzech dni przed przyjęciem do oceny psychiatrycznej.
badanie fizykalne pacjenta mieściło się w granicach normy, a trafnymi ustaleniami były wyłupiaste zmiany wzdłuż goleni, ramion i brzucha pacjenta., Stwierdzono, że właściwe jest kompleksowe badanie stanu psychicznego, a jej czynności życiowe były w normie, z wyjątkiem podwyższonego ciśnienia krwi, które było regulowane i kontrolowane za pomocą hydrochlorotiazydu w dawce 12, 5 mg na dobę i metoprololu w dawce 100 mg dwa razy na dobę. Jej wyniki badań moczu i morfologii krwi mieściły się w granicach normy. Pełny panel metaboliczny pacjenta był istotny dla zwiększenia aktywności aminotransferazy asparaginianowej (AspAT) i aminotransferazy alaninowej (alat)., Badanie toksykologiczne moczu było dodatnie na obecność amfetamin i ujemne na obecność kokainy, tetrahydrokannabinolu (THC), fencyklidyny (PCP) i innych substancji psychoaktywnych. Jej stężenie alkoholu etylowego w moczu było mniejsze niż 10 mg / dL. W celu wykluczenia organicznych przyczyn halucynozy lub patologii wewnątrzczaszkowej zlecono badania obrazowe metodą rentgenowską i tomografii komputerowej bez kontrastu, a wyniki były niepodważalne (ryc. 1). Wyniki kompleksowych badań neurologicznych pacjenta były równie nijakie., Ocena psychiatryczna pacjentki nie wykazała pobudzenia psychomotorycznego, uciskowej mowy, niespokojnego nastroju i odpowiedniego afektu. Nie było żadnych odniesień ani paranoicznych myśli ani luźnych skojarzeń. Pacjent zaprzeczył wszelkim obecnym myślom o nadawaniu, wstawianiu lub wycofywaniu. Przyznała się do łagodnych i rzadkich wizualnych i dotykowych halucynacji robaków pełzających ze skóry, ale stwierdziła, że obecnie zaakceptowała, że te halucynacje i urojenia intruzów w jej domu nie były prawdziwe., Nie była w stanie wykonać seryjnych siódemek ani ortografii słów do przodu i do tyłu na testach psychometrycznych. Podczas badania pacjent wykazywał słaby wgląd, ocenę i kontrolę impulsów.
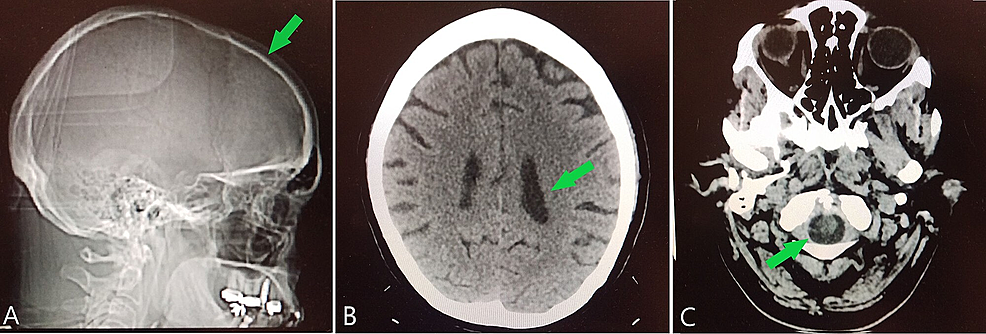
Rys. 1:obrazowanie głowy
Saggital Rentgen (a) pokazuje nienaruszoną linię czaszki (strzałkę), wskazując brak rażącej deformacji lub oznak urazu., Osiowa tomografia komputerowa bez kontrastu głowy (B) wskazuje odpowiednią wielkość komór bocznych (strzałka), brak przesunięcia linii środkowej lub masy z odpowiednią symetrią miąższową, oraz (C) nie wykazuje patologii lub zmian zajmujących przestrzeń w pniu mózgu lub struktur w otworze magnum (strzałka). Te odkrycia sprawiają, że organiczna lub patologiczna przyczyna psychozy jest mniej prawdopodobna.
leczenie zmian skórnych pacjenta obejmowało czyszczenie roztworem soli fizjologicznej i kremem z sulfadiazyną srebra., Na skórę pacjenta zastosowano krem przeciwświądowy przeciwhistaminowy oraz miejscowo antybiotyki mupirocynę.
objawy psychotyczne pacjenta ustępowały po podaniu olanzapiny w dawce 5 mg na dobę, podawanej przed snem. Dawkowanie 450 mg bupropionu u pacjenta zmniejszono, a wznowienie podawania leku Adderall odroczono. Powodem zwężenia bupropionu i odroczenia przepisywania leku Adderall było to, że oba leki mogą wywołać ostrą manię jako efekt uboczny., Psycho-edukacja została zapewniona pacjentowi w odniesieniu do jej aktualnie przepisanych leków i każdego potencjalnego niekorzystnego efektu. Pacjentka wyraziła silną motywację do przyszłej abstynencji od alkoholu i entuzjastycznie zgodziła się na otrzymanie zastrzykowej formy naltreksonu o przedłużonym uwalnianiu przed wypisem.
Leave a Reply