palabras clave
Osteoporosis; vitamina D; Osteomalacia; calcio
Introducción
hueso
El hueso es un tejido muy importante, que se forma comúnmente a partir de colágeno, que es una proteína que es responsable de la suavidad del marco, y fosfato de calcio, un mineral que es responsable de la fuerza y se endurece del marco (Figura 1) .,

Figura 1: Estructura de los huesos
Esta interacción entre la proteína y minerales donar el hueso flexible y fuerte. Concentración principal de calcio presente en huesos y dientes.
durante la vida, se extrae hueso viejo y se forma hueso nuevo. La tasa de formación ósea es más rápida que las tasas de extracción ósea durante la infancia. Por lo tanto, los huesos se vuelven más grandes, pesados y densos. En las mujeres, la tasa de extracción ósea aumenta después de la menopausia., Los huesos necesitan calcio y fósforo para mantenerse sanos y fuertes, pero el cuerpo también necesita vitamina D para poder absorber estos dos minerales. Sin esta vitamina necesaria, los huesos pueden volverse blandos y flexibles. Las enfermedades óseas más comunes entre las poblaciones son la osteoporosis y la osteomalacia. La Osteoporosis es más conocida que la osteomalacia .
Osteoporosis
definición de osteoporosis: la Osteoporosis es una enfermedad ósea que se caracteriza por una baja masa ósea como resultado de que el cuerpo pierde demasiado hueso y produce muy poco hueso., Esto conduce a una mayor fragilidad ósea, por lo que aumenta la susceptibilidad a la fractura, especialmente en la cadera, la columna vertebral, la muñeca y el hombro. Osteoporosis significa » hueso poroso.»El hueso sano parece un panal. Una vez que ocurre la osteoporosis, los agujeros y espacios en el panal son mucho más grandes que en el hueso sano. Aunque los huesos en la osteoporosis han perdido densidad, se debilitan y se espera que se rompan más (Figura 2).
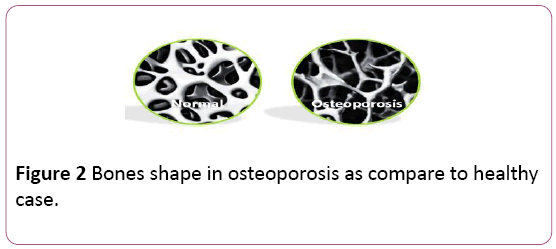
Figura 2: los Huesos de la forma en la osteoporosis como comparar a sano caso.,
Epidemiología de la osteoporosis: la Osteoporosis es más común que el ataque cardíaco, el accidente cerebrovascular y el cáncer de mama combinados, como se muestra en la Figura 3.

Figura 3: Incidencia de enfermedades comunes.
200 millones de personas han sufrido osteoporosis. La tasa de Osteoporosis aumenta según la edad. Además, la osteoporosis depende del sexo; es más común en las mujeres que en los hombres al menos una de cada tres mujeres y uno de cada cinco hombres sufrirá osteoporosis., Las personas blancas y asiáticas tienen un mayor riesgo de osteoporosis en comparación con los africanos .
signos y síntomas de osteoporosis: la Osteoporosis a menudo se reconoce como» el ladrón silencioso » por la razón de que la pérdida ósea ocurre sin síntomas. La Osteoporosis puede estar presente sin ningún síntoma hasta que se rompe el hueso. El síntoma asociado a las fracturas osteoporóticas suele ser el dolor; la posición del dolor depende de la localización de la fractura .
causas de osteoporosis: los huesos están en un estado constante de regeneración donde se produce hueso nuevo y se descompone el hueso viejo., Durante la infancia, el cuerpo produce hueso nuevo más rápido de lo que descompone el hueso viejo, por lo que la masa ósea aumenta. En las personas mayores, la masa ósea se pierde más rápido de lo que se forma. La principal causa de osteoporosis es una deficiencia de ciertas hormonas, como andrógenos en los hombres y estrógeno en las mujeres. La menopausia es un factor principal que causa niveles más bajos de estrógeno y aumenta el riesgo de osteoporosis en las mujeres., Los factores de riesgo para la osteoporosis incluyen problemas genéticos, ausencia de ejercicio, deficiencia de calcio y vitamina D, malabsorción, dosis altas de corticosteroides orales, masa corporal baja, tabaquismo, consumo de alcohol, artritis reumatoide y antecedentes familiares de osteoporosis .
diagnóstico de osteoporosis: el diagnóstico de osteoporosis puede ser sugerido por rayos X y confirmado por pruebas para medir la densidad ósea. La detección de los niveles de calcio y vitamina D, también ayuda en el diagnóstico precoz de la osteoporosis .,
patogénesis de la osteoporosis: resultado de Osteoporosis debido al desequilibrio entre la resorción ósea y la formación ósea. Este proceso tiene lugar en unidades multicelulares óseas. Los osteoclastos son ayudados por el factor de transcripción PU.1 para destruir la matriz ósea, mientras que los osteoblastos reconstruyen la matriz ósea. La baja densidad de masa ósea ocurre si los osteoclastos están degradando la matriz ósea más rápido que los osteoblastos están reconstruyendo el hueso. Hay tres mecanismos principales por los cuales se desarrolla la osteoporosis; una masa ósea máxima insuficiente, una resorción ósea excesiva y una formación insuficiente de hueso nuevo., Los factores hormonales controlan fuertemente la tasa de resorción ósea; la falta de estrógeno aumenta la resorción ósea, disminuyendo también la deposición de hueso nuevo . Además, el metabolismo del calcio juega un papel importante en el recambio óseo, y la deficiencia de calcio y vitamina D conduce a una disminución de la deposición ósea; además, las glándulas paratiroideas reaccionan a los niveles bajos de calcio secretando la hormona paratiroidea, lo que aumenta la reabsorción ósea para salvaguardar suficiente calcio en la sangre. La calcitonina, una hormona producida por la tiroides que aumenta la deposición ósea, es menos efectiva en comparación con la PTH .,
Tratamiento de la osteoporosis: el objetivo del tratamiento de la osteoporosis es evitar las fracturas óseas superando la pérdida ósea o aumentando la densidad ósea. Los fármacos que se utilizan en el tratamiento de la osteoporosis incluyen:
• bifosfonatos fármacos que son responsables de disminuir la pérdida ósea, por lo tanto, reducen el riesgo de fractura.
• antagonistas del estrógeno que actúan como inhibidor de las fracturas de la columna vertebral.
• calcitonina responsable de la prevención de la fractura espinal en mujeres posmenopáusicas.
• hormona paratiroidea que estimula la formación de huesos.
• suplementos de Calcio.,
• suplementos de vitamina D.
así como, la prevención de la osteoporosis es más importante que el tratamiento. La Osteoporosis se puede prevenir mediante:
cambios en el estilo de vida, como dejar de fumar, tomar alcohol en exceso, tomar suficiente calcio y vitamina D.
• tomar medicamentos que detengan la pérdida ósea y aumenten la fuerza ósea, Alendronato, risedronato, calcitonina.
• tome medicamentos que aumenten la formación ósea, como la teriparatida .,
Osteomalacia
definición de osteomalacia: es el ablandamiento de los huesos debido a un deterioro del metabolismo óseo como resultado de niveles insuficientes de fosfato, calcio y vitamina D, o debido a la reabsorción de calcio. Todo esto conduce a una mineralización ósea inadecuada. La Osteomalacia en niños se conoce como raquitismo (Figura 4).
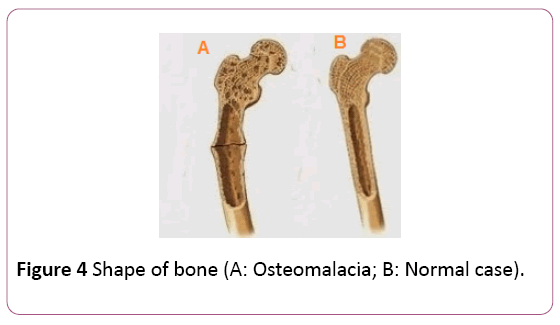
Figura 4: Forma de hueso (A: Osteomalacia; B: caso Normal).
Epidemiología de la osteomalacia: la Osteomalacia es poco frecuente en los Estados Unidos y Europa Occidental., En la asistencia se está desarrollando una ocurrencia de deficiencia de vitamina D en varios países, que son responsables de sufrir de hipocalcemia, hiperparatiroidismo secundario, hipofosfatemia secundaria, y osteomalacia. Las personas en riesgo incluyen:
• Las personas que tienen una ligera exposición al sol y toman una cantidad inadecuada de calcio dietético y vitamina D.
• pacientes con malabsorción como en la cirugía de bypass gastrointestinal o enfermedad celíaca.
• dietas vegetarianas sin suplementación con vitamina D.,
* Tome terapia anticonvulsiva que incluya fenitoína y fenobarbital durante mucho tiempo .
signos y síntomas de osteomalacia: es posible que la Osteomalacia no tenga ningún síntoma en una etapa temprana, a pesar de que los signos de osteomalacia pueden ser evidentes en una radiografía o en pruebas diagnósticas adicionales. Por ejemplo, la osteomalacia progresa, se produce dolor óseo y debilidad muscular .
el síntoma principal de la osteomalacia es el dolor en los huesos, especialmente en la parte baja de la espalda, las caderas y las piernas por la noche., Calambres musculares, entumecimiento y hormigueo en las piernas pueden estar ocurriendo en la osteomalacia debido a la deficiencia de vitamina D y calcio. Los movimientos de marcha debido a la debilidad en las piernas y la falta de tono muscular adecuado se suman a la frecuencia de fractura .causas de osteomalacia: la Osteomalacia ocurre a partir de un defecto en el proceso de modulación ósea. En el proceso metabólico el cuerpo requirió algunos minerales como el calcio y el fosfato en el proceso de síntesis de los huesos. Así desarrollar osteomalacia se producen como resultado de la deficiencia de estos minerales., Estos problemas pueden ser causados por lo siguiente:
• deficiencia de vitamina D: la deficiencia de vitamina D es la causa más común de osteomalacia. Las personas que viven lejos de la exposición a la luz solar o toman una cantidad inadecuada de vitamina D pueden desarrollar osteomalacia .
• ciertas cirugías: la cirugía de derivación de su intestino delgado puede conducir a una deficiencia de vitamina D y calcio.
• enfermedad celíaca. Es una enfermedad autoinmune responsable de la malabsorción de calcio y vitamina D.,
• trastornos renales o hepáticos: cualquier problema renal o hepático puede inhibir la capacidad del cuerpo para sintetizar vitamina D activa.
• medicamentos: algunos medicamentos como el fenobarbital pueden causar una deficiencia grave de vitamina D.
diagnóstico de osteomalacia: la característica bioquímica de la osteomalacia es similar al raquitismo. Los hallazgos bioquímicos en osteomalacia incluyeron:
• bajo nivel de calcio sérico y urinario.
• fosfato sérico bajo.
• fosfatasa alcalina sérica elevada.
• hormona paratiroidea elevada.,
• Las radiografías óseas y una prueba de densidad ósea pueden ayudar a detectar el ablandamiento óseo, por lo que ayudan en el diagnóstico de osteomalacia.
patogénesis de la osteomalacia: se requiere síntesis ósea en cantidad suficiente de calcio ionizado y fosfato. La concentración de calcio influye en la vitamina D después de su dihidroxilación en calcitriol. Cuando el nivel de vitamina D disminuye deteriorado en el proceso metabólico se produce como resultado de la caída en la concentración de calcio . Los niveles bajos de calcio estimulan la secreción de la hormona paratiroidea (PTH) de la glándula paratiroidea., La PTH aumenta la concentración de calcio, pero también aumenta el aclaramiento renal de fosfato. Una vez que el fosfato disminuye por debajo de un nivel crítico, la mineralización no puede proceder normalmente como en la Figura 5 .
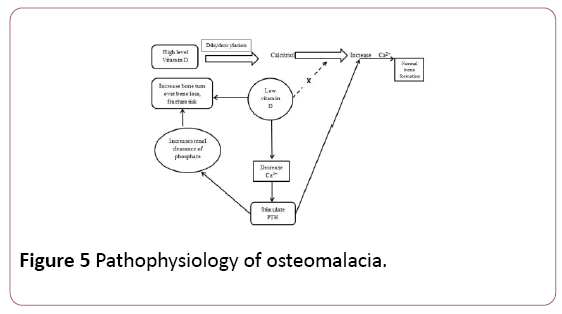
Figura 5: Fisiopatología de la osteomalacia.
tratamiento de la osteomalacia: el tratamiento de la osteomalacia puede ocurrir mediante la administración de 10.000 UI semanales de vitamina D durante cuatro a seis semanas. Mientras que la Osteomalacia debido a la malabsorción requieren tratamiento diario por inyección o cantidades significativas orales de vitamina D., El tratamiento puede incluir suplementos de vitamina D, calcio y fósforo .
diferenciación entre osteoporosis y osteomalacia
aunque tanto la osteoporosis como la osteomalacia son enfermedades óseas, existen diversas diferencias entre ellas. Las diferencias entre osteoporosis y osteomalacia se resumen en la tabla 1.,iv>
Tabla 1: diferencias entre osteoporosis y osteomalacia.
discusión
tendencias futuras
aunque el calcio y la vitamina D juegan un papel importante en la síntesis ósea, aunque el Mg tiene un importante efecto bio vital en el mantenimiento de la salud esquelética., El área de investigación alternativa warm se relaciona con el uso de células madre mesenquimales (MSC) para la medicina regenerativa en el tratamiento de enfermedades óseas como la osteoporosis y la osteomalacia .
conclusión
la Osteoporosis es la reducción de la masa ósea. Por otro lado la osteomalacia es el ablandamiento de los huesos. La Osteoporosis puede deberse a una deficiencia de vitamina D, mientras que la osteomalacia es causada por una deficiencia de calcio y fósforo. El tratamiento de estas enfermedades puede ser significativo mediante el uso de calcio, vitamina D con alto hace de forma natural o en forma de suplementos.,
conflicto de intereses
los autores declaran no tener conflicto de intereses.
- Rinaldo F, Gisela R, Estela s, Manuel J (2015) Biology of bone tissue: Structure, function, and factors that influence bone cells. Biomed Res Int 1: 17.
- Golob a, Laya M (2015) Osteoporosis: Detección, prevención y manejo. Med Clin North Am 99: 587-606.
- Svedbom a, Hernlund e ,vergård M (2013) Osteoporosis in the European Union: a compendium of country-specific reports. Arch Osteoporos8: 137.,
- Wade S, Strader C, Fitzpatrick L (2014) Estimating prevalence of osteoporosis: examples from industrialized countries. Arch Osteoporos 9: 182.
- Kim D, Vaccaro a (2006) fracturas por compresión osteoporótica de la columna vertebral; opciones actuales y consideraciones para el tratamiento. Spine J 6: 479-487.
- Malay s, Rajeev B, Irappa M (2015) Osteoporosis in chronic obstructive pulmonary disease. Clin Med Insights Circ Respir Pulm Med9: 5-21.
- Guglielmi G, Scalzo G (2010) Imaging tools transform diagnosis of osteoporosis. Diagnos Imag Eur 26: 7-11.,
- Maria H, Pedro G (2016) Bone cells dynamics during peri-implantitis: Atheoretical analysis. J Oral Maxillofac Res7: e6.
- Jacqueline G (2015) Parathyroid hormone, calcitonin and vitamin D testing in calcium and bone metabolic disorders. Medlab Magazine 26:28.
- Moyer V (2013) Vitamin D and calcium supplementation to prevent fractures in adults: U.S. preventive services task force recommendation statement. Ann Intern Med 158: 691-696.,
- Adler a, El-Hajj F, Ghada B (2016) Managing osteoporosis in patients on long-term bisphosphonate treatment: Report of a task force of the American Society for Bone and Mineral Research. J Bone Miner Res 31: 16-35.
- Salmon B, Bardet C, Coyac B (2016) localización anormal de osteopontina y fosfoglicoproteína extracelular de matriz, y diferenciación odontoblástica, en dientes hipofosfatémicos ligados al cromosoma X. Connect Tissue Res 55: 79-82.
- Cesur y, yuca SA, Kaya a (2013) raquitismo por deficiencia de vitamina D en bebés que presentan convulsiones hipocalcémicas., West Indian Med J62: 201-204.
- Anish a, Rohit R, Joshua K (2015) Imaging findings and evaluation of metabolic bone disease. Adv Radiol2015: 1-21.
- Ritu G, Ajay G (2014) Vitamin D deficiency in india: prevalence, causalities and interventions. Nutrients 6: 729-775.
- Daniel D (2012) vitamina D y hueso. Curr Osteoporos Rep 10: 151-159.
- Holick, Michael F (2007)deficiencia de vitamina D. N Engl J Med 357: 266-281.,
- Joao F, Larry a, Patricia A (2013) Calcitriol, calcidiol, hormona paratiroidea y factor de crecimiento de fibroblastos-23 interacciones en la enfermedad renal crónica. J Vet Emerg Crit Care 23: 134-162.
- Blaine J, Chonchol M, Levi M (2015) Renal control of calcium, phosphate, and magnesium homeostasis. Clin J Am SoC Nephrol 10: 1257-1272.
- Fikry E (2017) efecto de la enfermedad celíaca en el tracto gastrointestinal y la inmunidad. J Steroids Horm Sci 8: 185
- Manisha s, Rakesh S (2012) raquitismo-deficiencia y dependencia de vitamina D. Indian J Endocrinol Metab 16: 164-176.,
- Sara C, Alessandra C, Walter A (2013) Magnesium and osteoporosis: Current state of knowledge and future research directions. Nutrients 5: 3022-3033.
Leave a Reply