Sumário Executivo
- O dos EUA, a taxa de mortalidade materna aumentou de 7,2 óbitos por 100.000 nascidos vivos, em 1987 16,7 mortes por 100.000 nascidos vivos, em 2016, e os dados indicam que mais da metade destas mortes são evitáveis.secções cesáreas desnecessárias, o recebimento limitado de cuidados pré-natais e pós-natais adequados e as disparidades raciais ou étnicas estão provavelmente a contribuir para o aumento das taxas de mortalidade.,os comités de Avaliação da mortalidade materna do Estado são cada vez mais considerados necessários para a recolha de dados normalizados sobre as mortes relacionadas com a gravidez e para o fornecimento de recomendações e estratégias para intervenções eficazes destinadas a melhorar a qualidade e o desempenho.,
Introdução
a mortalidade Materna, como definido pela Organização Mundial de Saúde (OMS), refere-se “a morte de uma mulher enquanto grávida ou dentro de quarenta e dois dias após o término da gravidez, independentemente da duração e da localização da gravidez, devido a qualquer causa relacionada ou agravada pela gravidez ou sua gestão, mas não por causas acidentais ou incidentais.”Enquanto o número de mortes relacionadas com a gravidez relatadas na maioria do mundo tem vindo a diminuir, a taxa de mortalidade materna (MMR) nos Estados Unidos tem mais do que duplicado desde 1987, de 7.,2 mortes por 100 mil nascimentos vivos naquele ano para um pico de 17,6 em 2014 e caindo ligeiramente para 16,7 mortes por 100 mil nascimentos vivos em 2016, de acordo com o centro de controle e prevenção de doenças (CDC). Outros estudos relataram valores tão altos quanto 23,8 em 2014. Estes números indicam que os Estados Unidos têm um dos MMRs mais altos do mundo.um relatório recente do CDC indica que 60 por cento dessas mortes poderiam ter sido evitadas se as mães melhor entendessem a importância e pudessem ter acesso mais facilmente a cuidados pré-natais e pós-parto de qualidade., Além disso, para cada morte materna, existem 84 mulheres que sofrem de uma complicação grave. Como resultado, os Estados Unidos são cada vez mais um dos países mais inseguros para as mulheres que dão à luz.
esta visão geral destaca os condutores mais proeminentes da mortalidade materna nos Estados Unidos e, em seguida, examina várias respostas políticas para a questão.porque é que a taxa de mortalidade materna está a aumentar nos Estados Unidos?,
os Estados Unidos têm uma das maiores taxas de mortalidade materna, se não a mais alta, no mundo desenvolvido, embora os dados que rastreiam essas mortes não sejam simples. O CDC define mortes relacionadas com a gravidez para incluir mortes que ocorrem dentro de um ano do final de uma gravidez—significativamente mais longo do que o padrão de 42 dias da OMS mencionado acima. Comparando os números sob a definição CDC com os números de outros países, compreensivelmente coloca os Estados Unidos acima de todos os outros países desenvolvidos. No entanto, apenas 11.,7 por cento das mortes relacionadas à gravidez nos Estados Unidos ocorrem mais de 42 dias após o nascimento, o que seria responsável por cerca de 2 mortes por 100.000 nascimentos, o que significa que os Estados Unidos ainda teria um MMR maior do que todos os outros países desenvolvidos, exceto México e Letônia.entre 2.990 mortes relacionadas com a gravidez observadas num estudo recente do CDC, 31% ocorreram durante a gravidez, 36% ocorreram no dia do parto ou no período de seis dias após o parto, e 33% ocorreram uma semana a um ano após o parto., Como estes números implicam, uma série de razões contribuem para a mortalidade materna nos Estados Unidos.complicações ligadas a partos cirúrgicos uma em cada três mães americanas dá à luz o seu bebé através da cesariana (secção C), um aumento de 500% desde a década de 1970, em comparação com cerca de uma em cada cinco mulheres em todo o mundo. Uma cesariana é um procedimento cirúrgico para o parto de um bebê, criando incisões no abdômen e útero da mulher., Os Provedores podem escolher esta opção para seus pacientes se o bebê está demonstrando sinais de potencial aflição, o trabalho é percebido como estando em um impasse, ou se há outras preocupações de saúde.um estudo feito por um médico em Harvard descobriu, no entanto, que o hospital onde a mulher está dando à luz seu bebê é o determinante fundamental para se submeter ou não a um parto cirúrgico. Este achado mina a alegação de que a saúde de uma mulher ou a saúde do bebê são os principais indicadores de cesariana. Um estudo de 2015 em assuntos de saúde corrobora esta alegação, descobrindo que as taxas de C-section em U.,Os hospitais S. variaram de 7% a 70%. Seções-C colocam as mulheres em risco de infecção, hemorragia pós-parto, coágulos de sangue, e lesão cirúrgica, e por essa razão eles não são recomendados como a principal opção sobre o parto vaginal. Um estudo recente descobriu que as mulheres que tinham cesariana eram 80 por cento mais propensas a ter complicações do que aquelas que entregaram vaginalmente, e para as mulheres com idade igual ou superior a 35 anos o risco de complicações graves foi quase três vezes maior., O cuidado pós-parto inadequado pode exacerbar complicações após a cirurgia, e muitas complicações que não foram tratadas podem levar à morte.o número de mulheres grávidas com condições de saúde crónicas tais como hipertensão, diabetes e doença cardíaca crónica está a aumentar, e estas condições colocam-nas em maior risco de complicações durante a gravidez e pós-parto., Um recente da Universidade de Michigan, o estudo constatou que houve um quase 40 por cento maior prevalência de condições crônicas (especificamente as condições que representam um risco especial para mães e bebês) entre mulheres grávidas em 2014 do que na década anterior, com os maiores aumentos entre mulheres de baixa renda e as mulheres que vivem em áreas rurais., Além disso, os Estados Unidos parece ter taxas muito mais elevadas de condições crônicas que pessoas em outros países desenvolvidos: Um estudo recente revelou que 60 por cento dos adultos nos Estados Unidos têm uma condição crônica, enquanto o Europeu de Doenças Crônicas Aliança observa que cerca de um terço dos adultos Europeus têm uma doença crônica.pela primeira vez, as condições pré-existentes, em vez de complicações com o parto, tornaram-se a principal causa de morbilidade e mortalidade materna. Aumento das condições cardiovasculares, acidentes cerebrovasculares (i.e., acidentes vasculares cerebrais), e outras condições médicas foram responsáveis por mais de um terço das mortes relacionadas à gravidez de 2011 a 2015, de acordo com dados do CDC. Outras causas de morte incluem hemorragia ou embolia de fluido amniótico, que foram as principais causas de morte no parto. Problemas de pressão arterial alta (que pode ser crônica ou não), hemorragia, e infecções foram as causas mais comuns de morte em seis dias após o parto.
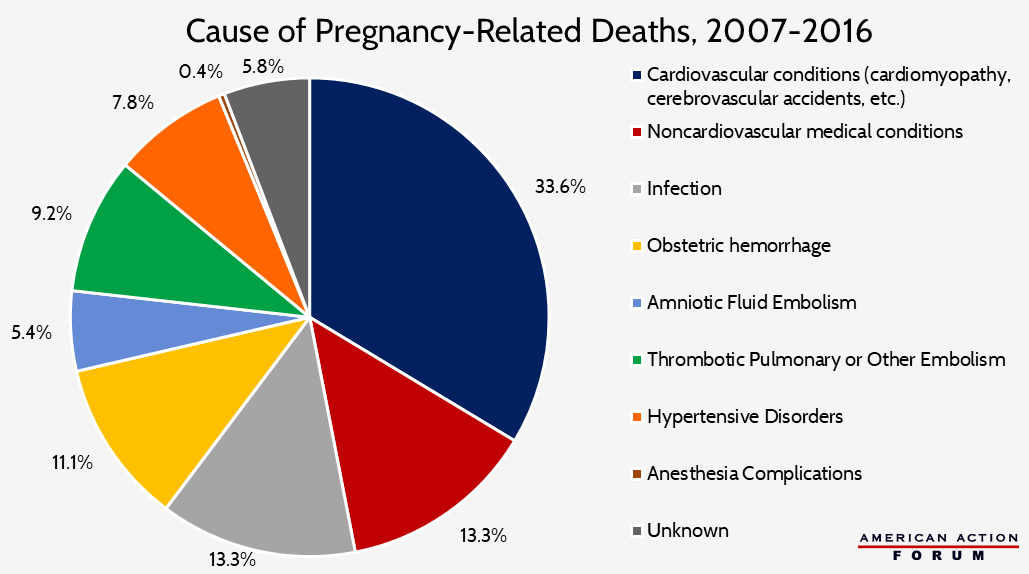
fonte: Centros de controlo e prevenção de doenças. “Racial/Ethnic Disparities in Pregnancy-Related Deaths-United States, 2007-2016.,”6 de setembro de 2019.cobertura de seguro a situação de seguro de uma mulher é também susceptível de afectar a sua saúde e os cuidados que recebe antes, durante e após a gravidez, o que afecta a sua probabilidade de ter uma gravidez e parto saudáveis e de receber os cuidados necessários após o nascimento. As mulheres que não recebem cuidados pré-natais têm três a quatro vezes mais probabilidade de ter uma morte relacionada com a gravidez do que as mulheres que recebem cuidados pré-natais., Estudos têm mostrado que mulheres e mulheres não seguradas cobertas pelo Medicaid são muito menos propensos a receber cuidados pré-natais e pós-natais adequados: de acordo com a Medicaid e CHIP Payment Advisory Commission (MACPAC), apenas 64,2% das mulheres cobertas pelo Medicaid e 35,7% das mulheres não seguradas receberam cuidados pré-natais adequados, em comparação com 84,1% das mulheres seguradas privadamente entre 2012 e 2014., Esta disparidade resulta tanto de uma dificuldade em encontrar prestadores de Medicaid que aceitarão novos pacientes e mulheres de baixa renda sendo menos propensos a entender a importância dos cuidados pré e pós-natais.ao longo do tempo, a Medicaid cobriu uma parcela crescente de nascimentos no país, cobrindo mais de 47% de todos os nascimentos em 2017. Este aumento é parcialmente devido a mudanças na Lei Medicaid na década de 1980 que exigem programas de Medicaid estaduais para cobrir mulheres grávidas com renda até 133 por cento do nível de pobreza federal durante a gravidez e até 60 dias após o fim da gravidez., Além disso, enquanto que apenas 3 por cento das mulheres eram segurados durante a gravidez e o parto, de 18,8 por cento das mulheres eram segurados no mês anterior à gravidez, ou seja, elas foram provavelmente não responder a todas as suas necessidades de saúde antes de engravidar—e 14 por cento das mulheres tornou-se seguro novamente após o parto, que é quando a maioria das mortes maternas ocorrem.a cobertura do seguro e as taxas de reembolso também podem influenciar se uma mulher tem uma cesariana, e talvez não surpreendentemente aqueles com Assistência Médica ou sem qualquer seguro são menos propensos a ter uma cesariana. Entre 2012 e 2014, 28.,4 por cento das mulheres grávidas cobertas pelo Medicaid entregues através da cesariana; 14,4 por cento das mulheres grávidas sem seguro tinham cesariana. Com base em uma taxa global de cesariana de 33 por cento, as mulheres seguradas privadas devem ter uma taxa de cesariana de mais de 37 por cento. Um estudo descobriu que as mulheres com cobertura de seguro comercial não-HMO eram estatisticamente mais propensas a ter uma seção C eletiva do que as mulheres cobertas pela Medicaid, um plano HMO, ou sem seguro, embora a taxa ainda era apenas 0,9 por cento em 2007 entre as mulheres sem qualquer indicação para a entrega cesariana pré-parto., As taxas de reembolso poderiam conduzir a esta tendência: a taxa média para uma cesariana sem complicações e cuidados recém-nascidos é de US $51,125 em 2013 antes do seguro, em comparação com us $32,093 para um parto vaginal descomplicado e cuidados recém-nascidos também antes do seguro.a idade de uma mulher é outro forte indicador do risco de uma mulher para complicações e morte resultantes da gravidez, e a idade também está relacionada com os outros fatores discutidos acima., A maioria dos países mostra um padrão em forma de J de risco de mortalidade materna, com adolescentes com maior risco de mortalidade materna do que as mulheres em seus vinte anos, mas mulheres com mais de 35 anos com maior risco.há uma infinidade de fatores que contribuem para maiores riscos para as mulheres mais jovens, incluindo a renda de um indivíduo, o estado de seguro e a conscientização sobre comportamentos saudáveis durante a gravidez, que é provavelmente a causa para o aumento da MMR entre os adolescentes., As mulheres que não estavam seguradas ou cobertas pelo Medicaid quando deram à luz eram muito mais propensas, em relação às mulheres seguradas privadamente, a ser de baixa renda, ter menos educação, e ter menos de 19 anos.o MMR mais elevado para mulheres idosas está provavelmente mais relacionado com factores biológicos. Está bem documentado que as mulheres com mais de 30 anos têm um maior risco de complicações durante a gravidez, e as mulheres com mais de 35 anos têm o MMR mais alto. Os dados também têm mostrado consistentemente que as mulheres mais velhas também são mais propensas a ter cesarianas, e em 2017, 40.,2 por cento das entregas entre as mulheres com idades entre 35-39 ocorreram via C-section, enquanto a percentagem para as mulheres com idades entre 20-24 foi de 25,9 por cento.
a idade crescente das Mães está provavelmente a contribuir para o aumento da MMR, uma vez que o risco de complicações e morte associado com as seções-c, bem como a prevalência de condições crônicas, aumenta com a idade da mãe. Entre 2007 e 2017, A Idade Média das mães no primeiro nascimento aumentou 1,3 anos para 24,5 nas áreas rurais e 1,8 anos para 27,7 nas grandes áreas metropolitanas., Além disso, a taxa de natalidade para todos os grupos etários com menos de 35 anos diminuiu entre 2017 e 2018, enquanto a taxa de natalidade para todos os grupos etários com mais de 35 anos aumentou. Em geral, no entanto, o aumento da Idade das mulheres grávidas não é um fator único para os Estados Unidos em comparação com os países da OCDE.as disparidades raciais / étnicas estão a conduzir a uma maior mortalidade materna e prevalência de morbilidade entre certas populações em relação a outras., As mulheres nativas afro-americanas e nativas do Alasca são três a quatro vezes mais propensas a morrer de problemas relacionados à gravidez do que as mulheres hispânicas e brancas não hispânicas. O gráfico abaixo enfatiza as diferenças notáveis nas taxas de mortalidade entre diferentes grupos raciais/étnicos, que persistem em todas as idades—e na verdade pioram—à medida que o nível de educação aumenta, mesmo em estados com o MMR mais baixo.
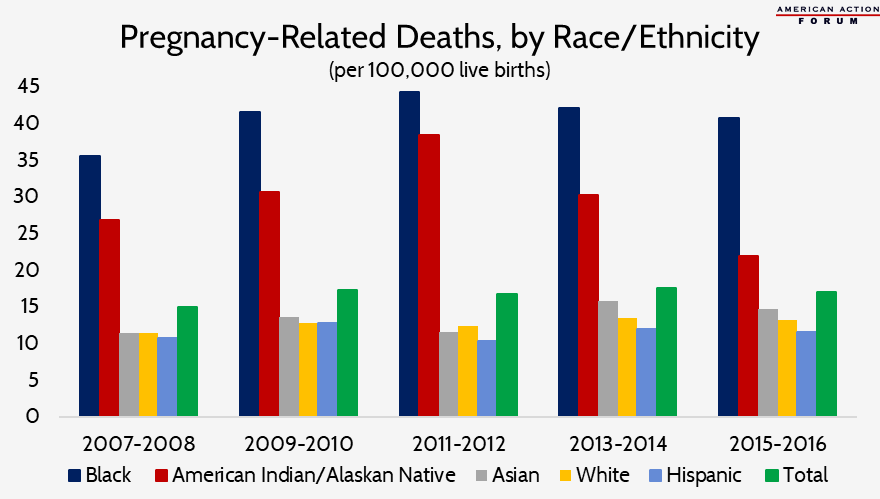
fonte: Centros de controlo e prevenção de doenças. “Racial/Ethnic Disparities in Pregnancy-Related Deaths-United States, 2007-2016.”6 de setembro de 2019.,o acesso limitado a hospitais de qualidade e a cuidados pré-natais e pós-natais pobres ou inexistentes está a resultar em maus resultados. 2010 Pessoas Saudáveis relatório descobriu que cerca de 25 por cento de todas as mulheres grávidas nos Estados Unidos não receber o número recomendado de consultas pré-natais, porém, as taxas são muito maiores para as mulheres das minorias: 32% das mulheres afro-Americanas e 41% do Índio Americano/Nativo do Alasca, as mulheres não receber adequada assistência pré-natal., Esta falta de acesso aos cuidados precoces pode ser particularmente problemática para as mulheres negras, já que os afro-americanos têm uma maior prevalência de pressão arterial elevada, doenças cardíacas e diabetes, todos os quais, como mencionado anteriormente, podem causar complicações durante a gravidez, e podem até ser fatais se não forem tratados precocemente ou não tratados.além disso, as mulheres negras que dão à luz em hospitais que servem predominantemente minorias estão em maior risco., Um estudo publicado em 2017, revelou que 74 por cento dos negros bebês nasceram em 25% dos hospitais servindo a maior proporção de indivíduos negros, e as mulheres a entrega desses hospitais foram significativamente mais propensos a sofrer de complicações graves do que as mulheres a entrega em baixo, preto, servindo hospitais, mesmo após o ajuste para as características dos pacientes e a presença de comorbidades. O autor do estudo conclui que o hospital de partos é responsável por quase metade da diferença entre as taxas de mortalidade materna negra e branca.,vários outros factores estão provavelmente a contribuir para o aumento da MMR entre as mulheres negras. As determinantes sociais da saúde estão provavelmente a contribuir para as taxas de mortalidade experimentadas por estas populações, embora os dados mostrem que a MMR é mais elevada para as mulheres negras do que para as mulheres brancas em todos os níveis de educação. Na verdade, as mulheres negras com um grau universitário ainda eram 2,4 vezes mais propensas a sofrer morbilidade materna grave e 1,6 vezes mais propensas a morrer de uma complicação relacionada com a gravidez do que uma mulher branca com menos de um ensino médio., Para as mulheres com um grau universitário ou superior, a proporção de disparidade é de 5.2. A divisão rural-urbana pode também estar a contribuir para as disparidades raciais. As Mulheres Das Zonas Rurais correm maior risco de não terem acesso a cuidados adequados. Um estudo em 2017 descobriu que mais da metade de todos os condados rurais dos Estados Unidos, com 2,4 milhões de mulheres em idade reprodutiva, não têm Serviços de obstetrícia hospitalar e também enfrentam escassez de médicos de cuidados primários., O estudo descobriu que estes condados eram mais propensos a ter uma maior porcentagem de mulheres negras não-hispânicas, a ter menor renda média doméstica, e estar em estados com elegibilidade mais restritiva da Medicaid. Colmatar as lacunas destes factores será um passo necessário para melhorar a taxa global de mortalidade materna.,soluções Políticas um bom lugar para começar a melhorar a mortalidade materna seria aumentar a monitorização e a adesão às recomendações de segurança e às melhores práticas desenvolvidas pela Comissão Conjunta ou pelo Programa de Inovação em Saúde Materna, criado pelo Colégio Americano de Obstetrícia e Ginecologistas e outros grupos fornecedores., Uma investigação recente encontrou uma grave falta de atenção aos protocolos básicos de segurança para as mães; por exemplo, menos de 15 por cento das mulheres grávidas em risco de um acidente vascular cerebral devido à pressão arterial elevada foram tratados de acordo com as recomendações. Intervenções como cuidados coordenados, visitas domiciliárias especialmente para mulheres em risco, educação para a saúde, consultas pré-natais e encaminhamentos de cuidados especializados também podem beneficiar as mães esperadas e pós-parto., Aumentar a cobertura do seguro, reduzir as restrições de custos e buscar modelos de colaboração comprovados do provedor provavelmente expandir o acesso aos cuidados pré-natais e pós-natais. Para os não segurados, o custo médio dos cuidados pré-natais é de aproximadamente $2.000 no agregado. O parto e os cuidados pós-natais podem custar mais de US $ 15.000, dependendo da cobertura do seguro, embora este valor não contabilize os custos adicionais associados com a trazer um bebê para casa, destacando o custo que é particularmente sentido por baixo rendimento e sem seguro.,a Lei de prevenção das mortes maternas, assinada em lei em dezembro de 2018, concede subsídios federais aos estados para investigar as mortes de mulheres que morrem dentro de um ano de gravidez. Esta legislação estabelece e apoia os novos e existentes comités estatais de revisão da mortalidade materna (MMRCs), que são entidades que recolhem e comunicam dados padronizados sobre mortes maternas para informar intervenções de melhoria da qualidade, principalmente, entre outras responsabilidades., Os MMRCs também avaliam fatores como determinantes sociais, incluindo racismo, status econômico e nutrição para pintar um quadro maior das questões que influenciam as mortes maternas. Com base nos dados, os MMRCs desenvolvem recomendações e estratégias para reduzir comportamentos problemáticos e apoiar melhor as mulheres. Várias parcerias público-privadas entre agências estatais e partes interessadas privadas (pagadores, prestadores de serviços, hospitais, etc.) concentrar-se na realização destas acções estratégicas., Um estudo recente em assuntos de Saúde descobriu que 38 estados têm atualmente MMRCs ativos reconhecidos pela CDC, com mais estados no processo de Autorizar e estabelecer MMRCs adicionais. O financiamento e os recursos suplementares proporcionados aos Estados pela Lei relativa à prevenção das mortes maternas permitem que os Estados desenvolvam uma comunicação de dados exaustiva e reduzam a variabilidade entre os MMRCs.,
ase Study: California
alifornia has been a pioneer in reducing maternal mortality for over a decade following the implementation of the California Maternal Quality Care Collaborative (CMQCC) in 2006. Em 2013, a taxa de mortalidade materna do Estado foi reduzida em metade para uma média de 7 mortes por 100.000 nascimentos vivos. Esta tendência diverge muito da média nacional, que, de acordo com o CMQCC, aumentou de 13,3 para 22 mortes por 100.000 durante o mesmo período., Notavelmente, a maior parte da redução foi impulsionada por taxas de mortalidade reduzidas entre as mulheres negras, e enquanto uma disparidade entre negros e outras raças ainda existe no estado, a diferença tem diminuído significativamente desde a criação do programa.,
Esta colaboração entre hospitais, médicos, agências estatais, seguradoras, paciente e grupos públicos, e de outras partes interessadas requer quatro componentes chave: vinculação de vigilância em saúde pública e em uma ação proativa, mobilizar a colaboração de parcerias públicas e privadas; criação de um sistema de dados com baixa carga administrativa para apoiar melhorias; e o estabelecimento de multi-stakeholder intervenções que se conectam prestadores de serviços de saúde relevantes.,
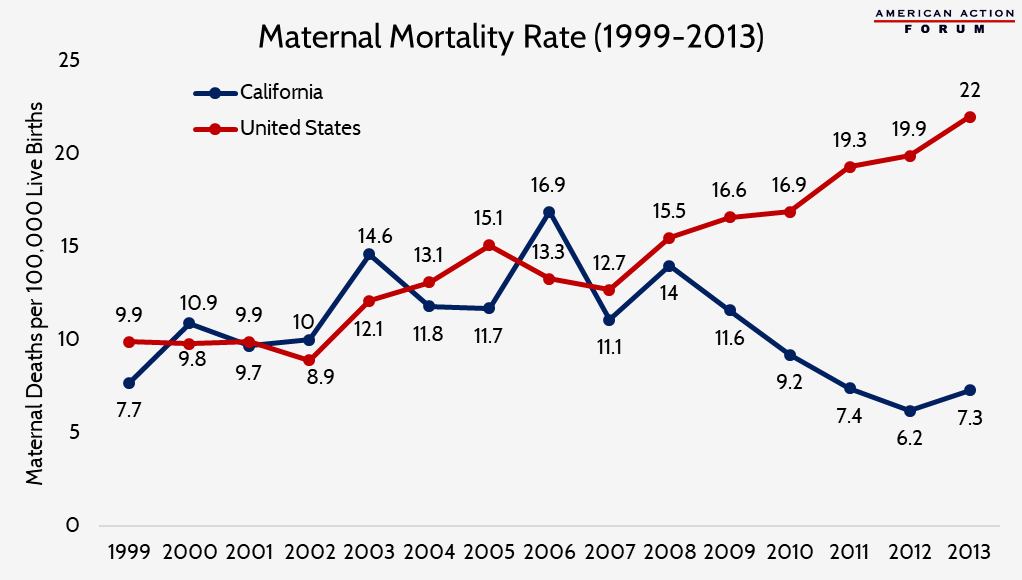
O CMQCC e a Califórnia, Departamento de Saúde Pública de segurar anual de mortalidade materna reuniões da comissão de revisão para avaliar a mortalidade materna no estado, incluindo as causas de morte e características demográficas, para determinar o potencial de intervenções para eliminar a mortalidade entre as várias populações. As recomendações são então utilizadas para desenvolver ferramentas gratuitas baseadas em provas para que as partes interessadas implementem estratégias eficazes de melhoria da qualidade., Estes kits de ferramentas informam os provedores sobre o que fazer quando surgem complicações e como ser mais equitativos e eficientes na prestação de cuidados.
A diferença mais notável entre a Califórnia e outros estados é o sucesso de seu centro de dados maternos (MDC), que foi criado para gerar métricas de desempenho de ciclo rápido sobre os Serviços de cuidados de maternidade que os pacientes recebem nos hospitais participantes, a fim de fornecer insight e ajuda nos esforços de melhoria da qualidade., Lançado em 2012, mais de 200 hospitais da Califórnia que representam mais de 95 por cento dos nascimentos são monitorados pelo MDC, com Expansões no Oregon (2014) e no Estado de Washington (2015). Esta ferramenta permitiu que esses hospitais usassem dados em tempo real para gerar métricas de qualidade perinatal e avaliar o desempenho para atender e exceder padrões de referência estabelecidos, reduzindo ao mesmo tempo questões de qualidade de dados e discrepâncias na comunicação de desempenho.
A combinação de análises de mortalidade, envolvimento das partes interessadas e dados tem fornecido um plano para melhorias visando desempenho e métricas de qualidade., A implementação destas intervenções em larga escala é provavelmente a força motriz por trás das melhorias da Califórnia nas taxas de mortalidade materna e pode potencialmente ter efeitos semelhantes se administrado a nível nacional em vários estados para ajudar na redução da taxa de mortalidade materna. É claro que existem potenciais limitações e desafios à aplicação deste modelo, incluindo a sua dependência do envolvimento de várias partes interessadas. Os estados com recursos insuficientes podem ter dificuldade em financiar a recolha e a comunicação de dados se a infra-estrutura ainda não existir., Áreas rurais, e especialmente os estados que não estão recebendo avançado federal de financiamento de expansão de seus programas Medicaid, também pode ser incapaz de suportar o tipo de desempenho iniciativas implementadas no âmbito CMQCC devido ao acesso mais limitado aos cuidados maternos de serviços entre seus segurados populações (cujas taxas são mais elevadas do que em estados que têm expandido o Medicaid) e provedor de escassez. O Washington Post relata que o custo dos esforços da Califórnia para o Departamento de Saúde Pública é de aproximadamente $950.000 por ano, com recursos adicionais de doações e fundações fornecidas.,
estudo de caso: Carolina do Norte
Carolina do Norte também implementou algumas iniciativas estaduais para abordar a mortalidade materna ao longo da última década e tem visto algumas melhorias. Em 2009, a Carolina do Norte implementou a colaboração de qualidade Perinatal, trabalhando com 65 hospitais em todo o estado para melhorar a qualidade através da mudança de práticas de atendimento, tais como a redução do número de entregas eletivas precoces. Em 2011, o estado criou um novo lar médico de Gravidez Medicaid, que procurou melhorar a coordenação de cuidados, particularmente entre os indivíduos de baixa renda, semelhante ao que a Califórnia fez., Os provedores de Medicaid são financeiramente incentivados a rastrear as condições que podem colocar uma mulher em maior risco de complicações durante a gravidez; se o risco for encontrado, ela é encaminhada a um gerente de caso que pode ajudar a monitorar seus cuidados e se certificar de que ela entende não só o que ela precisa estar fazendo, mas também por que. O gerente do caso também vai visitar seus pacientes em casa e ajudar a superar desafios não médicos que podem afetar a saúde da mãe e do bebê, como insegurança alimentar ou problemas de habitação.,estes esforços parecem contribuir para melhorar os resultados e reduzir a MMR para as mulheres negras no estado, tanto que a disparidade entre as mulheres negras e brancas foi praticamente eliminada em 2013. No entanto, a eliminação dessa lacuna não foi alcançada como resultado da MMR para mulheres negras caindo em comparação com a MMR para mulheres brancas quando estas intervenções começaram. Ao contrário da Califórnia, o MMR para mulheres brancas na Carolina do Norte tem aumentado, semelhante à taxa nacional geral. Não está claro por que as mulheres negras estão vendo tal benefício, mas não as mulheres brancas., As mulheres brancas compreendem uma maior participação da população Medicaid da Carolina do Norte do que as mulheres negras: 43 por cento, em comparação com 37 por cento, de acordo com os números mais recentes.a abordagem da mortalidade materna nos Estados Unidos exigirá mais do que melhorias infra-estruturais para acompanhar melhor as causas das mortes. Os decisores políticos e os prestadores precisam de reconhecer a influência das determinantes sociais e das desigualdades na saúde para criar políticas mais abrangentes destinadas às populações mais vulneráveis., O ano passado assistiu a um aumento da legislação destinada a abordar estas questões cruciais, mas o trabalho não está certamente concluído. Felizmente, a Califórnia forneceu um modelo para outros estados seguirem, embora cada estado provavelmente precise adaptar sua estratégia às necessidades específicas de sua população.,”9f337b162c”>
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4698019/
https://www.cdc.gov/mmwr/volumes/68/wr/mm6835a3.htm
https://www.healthaffairs.org/doi/10.1377/hlthaff.2017.0338
https://www.advisory.com/daily-briefing/2018/07/31/childbirth
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6048753/
https://www.webmd.com/baby/features/cost-of-having-a-baby#1
https://www.healthaffairs.org/do/10.1377/hblog20190130.914004/full/
https://www-healthaffairs-org.proxy-um.researchport.umd.edu/doi/10.1377/hlthaff.2018.0463
https://www-healthaffairs-org.proxy-um.researchport.umd.edu/doi/10.1377/hlthaff.2018.0463
https://www-healthaffairs-org.proxy-um.researchport.umd.edu/doi/10.1377/hlthaff.2018.0463
https://www-healthaffairs-org.proxy-um.researchport.umd.edu/doi/10.1377/hlthaff.2018.0463
https://www.cmqcc.org/maternal-data-center
https://www.cmqcc.org/maternal-data-center
https://schs.dph.ncdhhs.gov/data/maternal/Table4_MMReport2013.pdf
Leave a Reply