Keywords
l’Osteoporosi; la Vitamina D; Osteomalacia; Calcio
Introduzione
Osso
l’Osso è molto importante tessuto, che formano comunemente da collagene, che è una proteina che è responsabile per la morbidezza del quadro, e di fosfato di calcio, un minerale che è responsabile per la forza e si indurisce di quadro (Figura 1) .,
Figura 1: Struttura dell’osso
Questa interazione tra proteine e minerali dona all’osso sia flessibile che forte. Concentrazione principale di calcio presente nelle ossa e nei denti.
Durante la vita, il vecchio osso viene rimosso e si forma un nuovo osso. Tasso di formazione ossea è più veloce rispetto ai tassi di osso rimuovere durante l’infanzia. Quindi, le ossa diventano più grandi, pesanti e dense. Nelle donne, il tasso di osso rimosso aumenta dopo la menopausa post., Le ossa hanno bisogno di calcio e fosforo per rimanere sani e forti, ma il corpo ha anche bisogno di vitamina D per essere in grado di assorbire questi due minerali. Senza questa vitamina necessaria, le ossa possono diventare morbide e flessibili. Le malattie ossee più comuni tra le popolazioni sono l’osteoporosi e l’osteomalacia. L’osteoporosi è più nota dell’osteomalacia .
Osteoporosi
Definizione di osteoporosi: L’osteoporosi è una malattia ossea che caratterizzata da bassa massa ossea come risultato del corpo perde troppo osso e rende troppo poco osso., Ciò porta ad un aumento della fragilità ossea, quindi ad una maggiore suscettibilità alla frattura, specialmente nell’anca, nella colonna vertebrale, nel polso e nella spalla. Osteoporosi significa ” osso poroso.”L’osso sano sembra un nido d’ape. Una volta che l’osteoporosi accade, i fori e gli spazi nel nido d’ape sono molto più grandi rispetto all’osso sano. Sebbene le ossa nell’osteoporosi abbiano perso densità, si indeboliscono e si prevede che si rompano (Figura 2) .
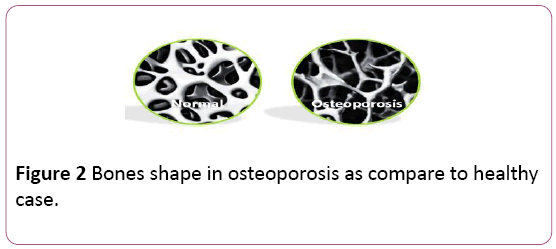
Figura 2: Forma delle ossa nell’osteoporosi rispetto al caso sano.,
Epidemiologia dell’osteoporosi: l’osteoporosi è più comune di infarto, ictus e cancro al seno combinati come mostrato in Figura 3.

Figura 3: Incidenza di malattie comuni.
200 milioni di persone hanno sofferto di osteoporosi. Il tasso di osteoporosi aumenta in base all’età. Inoltre, l’osteoporosi dipende dal sesso; è più comune nelle donne rispetto agli uomini almeno una donna su tre e uno su cinque uomini soffrirà di osteoporosi., Le persone bianche e asiatiche sono a maggior rischio di osteoporosi rispetto a quelle africane .
Segno e sintomi dell’osteoporosi: l’osteoporosi è spesso riconosciuta come “il ladro silenzioso” per la ragione che la perdita ossea avviene senza sintomi. L’osteoporosi può essere presente senza sintomi fino alla rottura dell’osso. Il sintomo associato alle fratture osteoporotiche di solito è il dolore; la posizione del dolore dipende dalla posizione della frattura .
Cause dell’osteoporosi: le ossa sono in uno stato costante di rigenerazione in cui viene prodotto un nuovo osso e il vecchio osso viene scomposto., Durante l’infanzia, corpo rende nuovo osso più veloce di quanto si rompe vecchio osso, in modo da aumentare la massa ossea. Negli anziani, la massa ossea viene persa più velocemente di quanto si sia formata. La causa principale dell’osteoporosi è una carenza di alcuni ormoni, come androgeni negli uomini e estrogeni nelle donne. La menopausa è un fattore importante che causa i livelli più bassi dell’estrogeno ed aumenta il rischio delle donne per osteoporosi., I fattori di rischio per l’osteoporosi includono problemi genetici, assenza di esercizio fisico, carenza di calcio e vitamina D, malassorbimento, corticosteroidi orali ad alte dosi, bassa massa corporea, fumo, assunzione di alcol, artrite reumatoide e storia familiare di osteoporosi .
Diagnosi di osteoporosi: La diagnosi di osteoporosi può essere suggerita dai raggi X e confermata dai test per misurare la densità ossea. Il rilevamento dei livelli di calcio e vitamina D aiuta anche nella diagnosi precoce dell’osteoporosi .,
Patogenesi dell’osteoporosi: risultato dell’osteoporosi dovuto allo squilibrio tra riassorbimento osseo e formazione ossea. Questo processo avviene in unità multicellulari ossee. Gli osteoclasti sono aiutati dal fattore di trascrizione PU.1 per distruggere la matrice ossea, mentre gli osteoblasti ricostruiscono la matrice ossea. Bassa densità di massa ossea si verifica se gli osteoclasti stanno degradando la matrice ossea più velocemente di quanto gli osteoblasti stanno ricostruendo l’osso. Ci sono tre meccanismi principali con cui si sviluppa l’osteoporosi; una massa ossea di picco insufficiente, un eccessivo riassorbimento osseo e una formazione insufficiente di nuovo osso., I fattori ormonali controllano fortemente il tasso di riassorbimento osseo; la mancanza di estrogeni aumenta il riassorbimento osseo, diminuendo anche la deposizione di nuovo osso . Oltre al metabolismo del calcio svolge un ruolo significativo nel turnover osseo, e la carenza di calcio e vitamina D porta ad una diminuita deposizione ossea; inoltre, le ghiandole paratiroidi reagiscono a bassi livelli di calcio secernendo l’ormone paratiroideo, che aumenta il riassorbimento osseo per salvaguardare abbastanza calcio nel sangue. La calcitonina, un ormone prodotto dalla tiroide che aumenta la deposizione ossea, è meno efficace rispetto al PTH .,
Trattamento dell’osteoporosi: Lo scopo del trattamento dell’osteoporosi è quello di evitare le fratture ossee superando la perdita ossea o aumentando la densità ossea. I farmaci che vengono utilizzati nel trattamento dell’osteoporosi includono:
• I farmaci bifosfonati responsabili della perdita ossea ridotta riducono quindi il rischio di frattura.
• Antagonisti dell’estrogeno che fungono da inibitore per le fratture della colonna vertebrale.
• Calcitonina responsabile della prevenzione della frattura spinale nelle donne in postmenopausa.
• Ormone paratiroideo che stimola la formazione di ossa.
• Integratori di calcio.,
• Integratori di vitamina D.
Così come, la prevenzione dell’osteoporosi è più importante del trattamento. L’osteoporosi può essere prevenuta da:
Cambiamenti nello stile di vita, tra cui togliere il fumo, l’assunzione eccessiva di alcol, assumere sufficiente calcio e vitamina D.
• Assumere farmaci che arrestano la perdita ossea e aumentano la resistenza ossea, alendronato, risedronato, calcitonina.
• Assumere farmaci che aumentano la formazione ossea come teriparatide .,
Osteomalacia
Definizione di osteomalacia: è l’ammorbidimento delle ossa dovuto al metabolismo osseo alterato a causa di livelli insufficienti di fosfato, calcio e vitamina D o a causa del riassorbimento del calcio. Tutto ciò porta a una mineralizzazione ossea inadeguata. L’osteomalacia nei bambini è conosciuta come rachitismo (Figura 4) .
Figura 4: Forma dell’osso (A: Osteomalacia; B: Caso normale).
Epidemiologia dell’osteomalacia: l’osteomalacia è rara negli Stati Uniti e nell’Europa occidentale., In presenza è uno sviluppo in presenza di carenza di vitamina D in vari paesi, che responsabile soffrono di ipocalcemia, iperparatiroidismo secondario, ipofosfatemia secondaria, e osteomalacia. Le persone a rischio includono:
• Le persone che hanno una leggera esposizione al sole e assumono quantità inadeguate da calcio alimentare e vitamina D.
• * Pazienti con malassorbimento come in chirurgia di bypass gastrointestinale, o malattia celiaca.
• Diete vegetariane senza supplementazione di vitamina D.,
• Prendere la terapia anticonvulsivante includono fenitoina e fenobarbital per lungo tempo .
Segni e sintomi di osteomalacia: l’osteomalacia potrebbe non presentare alcun sintomo nella fase iniziale, anche se i segni di osteomalacia possono essere evidenti su una radiografia o su ulteriori test diagnostici. Per esempio osteomalacia progredisce, lo sviluppo di dolore osseo e debolezza muscolare si verificano .
Il sintomo principale dell’osteomalacia è il dolore alle ossa, specialmente nella parte bassa della schiena, nei fianchi e nelle gambe durante la notte., Crampi muscolari, intorpidimento e formicolio alle gambe possono verificarsi in osteomalacia a causa di carenza di vitamina D e calcio. L’ondeggiamento dell’andatura a causa della debolezza delle gambe e della mancanza di un adeguato tono muscolare è aggiunta alla frequenza della frattura .
Cause di osteomalacia: Osteomalacia avviene da un difetto nel processo di modulazione ossea. Nel processo metabolico il corpo ha richiesto alcuni minerali come calcio e fosfato nel processo di sintesi delle ossa. Così sviluppare osteomalacia si verificano come risultato di carenza di questi minerali., Questi problemi possono essere causati da:
• Carenza di vitamina D: la carenza di vitamina D è la causa più comune di osteomalacia. Le persone che vivono lontano dall’esposizione alla luce solare o assumono quantità inadeguate di vitamina D possono sviluppare osteomalacia .
• * Alcuni interventi chirurgici: un intervento chirurgico di bypass dell’intestino tenue può portare a carenza di vitamina D e calcio.
• Celiachia. È una malattia autoimmune responsabile del malassorbimento di calcio e vitamina D.,
• Disturbi ai reni o al fegato: eventuali problemi ai reni o al fegato possono inibire la capacità del corpo di sintetizzare la vitamina D attiva.
• Farmaci: alcuni farmaci come il fenobarbital possono causare una grave carenza di vitamina D.
Diagnosi di osteomalacia: la caratteristica biochimica dell’osteomalacia è simile al rachitismo. I risultati biochimici in osteomalacia includevano come segue:
• Basso livello di calcio sierico e urinario.
• Basso fosfato sierico.
• Elevata fosfatasi alcalina sierica.
• Elevato ormone paratiroideo.,
• I raggi X ossei e un test di densità ossea possono aiutare a rilevare l’addolcimento osseo, quindi, aiutano nella diagnosi di osteomalacia.
Patogenesi dell’osteomalacia: la sintesi ossea richiede una quantità sufficiente di calcio e fosfato ionizzato. Influenza della concentrazione di calcio da parte della vitamina D dopo la sua diidrossilazione in calcitriolo. Quando il livello di diminuzione di vitamina D è alterato in processo metabolico succede come risultato di caduta in concentrazione di calcio . Bassi livelli di calcio stimolano la secrezione dell’ormone paratiroideo (PTH) dalla ghiandola paratiroidea., Il PTH aumenta la concentrazione di calcio ma aumenta anche la clearance renale del fosfato. Una volta che il fosfato diminuisce al di sotto di un livello critico, la mineralizzazione non può procedere normalmente come nella Figura 5 .
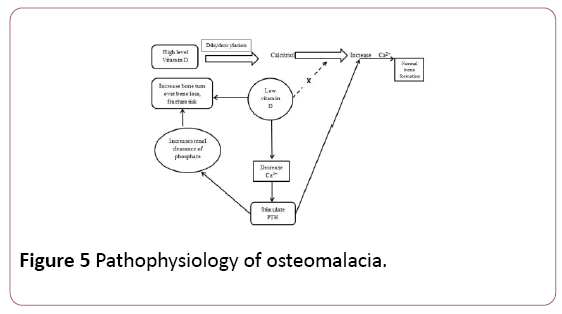
Figura 5: Fisiopatologia dell’osteomalacia.
Trattamento dell’osteomalacia: il trattamento dell’osteomalacia può avvenire mediante somministrazione di 10.000 UI settimanali di vitamina D per quattro-sei settimane. Mentre Osteomalacia a causa di malassorbimento richiedono un trattamento giornaliero per iniezione o orale quantità significative di vitamina D., Il trattamento può includere integratori di vitamina D, calcio e fosforo .
Differenziazione tra osteoporosi e osteomalacia
Sebbene sia l’osteoporosi che l’osteomalacia siano malattie ossee, ci sono varie differenze tra loro. Le differenze tra osteoporosi e osteomalacia sono riassunte nella Tabella 1.,iv>
Tabella 1: Differenze tra osteoporosi e osteomalacia.
Discussione
Tendenze future
Sebbene il calcio e la vitamina D svolgano un ruolo importante nella sintesi ossea, sebbene il Mg abbia un importante effetto bio vitale sul mantenimento della salute scheletrica., L’area calda alternativa di ricerca riguarda l’uso delle cellule staminali mesenchimali (MSC) per la medicina rigenerativa nel trattamento delle malattie ossee tra cui l’osteoporosi e l’osteomalacia .
Conclusione
L’osteoporosi è la riduzione della massa delle ossa. D’altra parte l’osteomalacia è l’ammorbidimento delle ossa. L’osteoporosi può essere causa a causa della carenza di vitamina D, mentre l’osteomalacia è causata da una carenza di calcio e fosforo. Il trattamento di queste malattie può essere significativo utilizzando calcio, vitamina D con alta fa naturalmente o sotto forma di integratori.,
Conflitto di interessi
Gli autori dichiarano di non avere alcun conflitto di interessi.
- Rinaldo F, Gisela R, Estela S, Manuel J (2015) Biologia del tessuto osseo: struttura, funzione e fattori che influenzano le cellule ossee. Biomed Res Int 1: 17.
- Golob A, Laya M (2015) Osteoporosi: screening, prevenzione e gestione. Med Clin Nord Am 99: 587-606.
- Svedbom A, Hernlund E, Ivergård M (2013) Osteoporosi nell’Unione europea: un compendio di rapporti specifici per paese. Arch Osteoporos8: 137.,
- Wade S, Strader C, Fitzpatrick L (2014) Stima della prevalenza dell’osteoporosi: esempi da paesi industrializzati. Arco Osteoporos 9: 182.
- Kim D, Vaccaro A (2006) Fratture da compressione osteoporotica della colonna vertebrale; opzioni attuali e considerazioni per il trattamento. Colonna vertebrale J 6: 479-487.
- Malese S, Rajeev B, Irappa M (2015) Osteoporosi nella malattia polmonare ostruttiva cronica. Clin Med Intuizioni Circ Respiro Pulm Med9: 5-21.
- Guglielmi G, Scalzo G (2010) Gli strumenti di imaging trasformano la diagnosi dell’osteoporosi. Diagnos Imag Eur 26: 7-11.,
- Maria H, Pedro G (2016) Bone cells dynamics during peri-implantitis: Atheoretical analysis. J Oral Maxillofac Res7: e6.
- Jacqueline G (2015) Parathyroid hormone, calcitonin and vitamin D testing in calcium and bone metabolic disorders. Medlab Magazine 26:28.
- Moyer V (2013) Vitamin D and calcium supplementation to prevent fractures in adults: U.S. preventive services task force recommendation statement. Ann Intern Med 158: 691-696.,
- Adler A, El-Hajj F, Ghada B (2016) Gestione dell’osteoporosi in pazienti con trattamento a lungo termine con bifosfonati: Rapporto di una task force dell’American Society for Bone and Mineral Research. J Bone Miner Res 31: 16-35.
- Salmon B, Bardet C, Coyac B (2016) Localizzazione anomala di osteopontina e matrice extracellulare di fosfoglicoproteina e differenziazione odontoblastica, nei denti ipofosfatemici legati all’X. Collegare il tessuto Res 55: 79-82.
- Cesur Y, Yuca SA, Kaya A (2013) Rachitismo da carenza di vitamina D nei neonati che presentano convulsioni ipocalcemiche., West Indian Med J62: 201-204.
- Anish A, Rohit R, Joshua K (2015) Risultati di imaging e valutazione della malattia ossea metabolica. Adv Radiol2015:1-21.
- Ritu G, Ajay G (2014) Carenza di vitamina D in India: prevalenza, causalità e interventi. Nutrienti 6: 729-775.
- Daniel D (2012) Vitamina D e ossa. Curr Osteoporos Rep 10: 151-159.
- Holick, Michael F (2007) Carenza di vitamina D. N Ingl J Med 357: 266-281.,
- Joao F, Larry A, Patricia A (2013) Calcitriolo, calcidiolo, ormone paratiroideo e fattore di crescita dei fibroblasti-23 interazioni nella malattia renale cronica. J Vet Emerg Crit Cura 23:134-162.
- Blaine J, Chonchol M, Levi M (2015) Controllo renale dell’omeostasi di calcio, fosfato e magnesio. Clin J Am Soc Nephrol 10: 1257-1272.
- Fikry E (2017) Effetto della celiachia sul tratto gastrointestinale e sull’immunità. J Steroidi Horm Sci 8: 185
- Manisha S, Rakesh S (2012) Rachitismo-carenza di vitamina D e dipendenza. Indiano J Endocrinol Metab 16: 164-176.,
- Sara C, Alessandra C, Walter A (2013) Magnesio e osteoporosi: stato attuale delle conoscenze e direzioni di ricerca future. Nutrienti 5: 3022-3033.
Leave a Reply